Kas yra inkstų plastinė chirurgija. Chirurginis pacientų, sergančių šlapimtakių stenoze ir hidronefroze, gydymas. Veikimas ir jos įgyvendinimo būdai
Aktualumas .
Hidronefrozė sukelia organo netekimą 10–20 metų amžiaus 20% atvejų, po 40 metų - 40%. Naujų minimaliai invazinių hidronefrozės gydymo metodų sukūrimas ir įgyvendinimas yra neatidėliotinas uždavinys.
Tyrimo tikslas
Įvertinti ureteropelvinio segmento laparoskopinės plastinės chirurgijos efektyvumą, lyginant su tradicine atvira chirurgija.
medžiagos ir metodai .
Urologijos klinikoje nuo 2005 iki 2015 metų gydėsi 231 pacientas, sergantis UMS stenoze. Vyrų buvo 119 (51,5 proc.), moterų – 112 (48,5 proc.). Vidutinis amžius yra 45,5 metų. Organus tausojantis gydymas įvairiomis plastinėmis operacijomis atliktas 192 (83 proc.) pacientams. Visi pacientai buvo suskirstyti į 2 grupes: 1 grupė (analitinė) - 42 asmenys, kuriems buvo atlikta LMS plastinė operacija laparoskopiniu metodu, 2 grupė - 150 pacientų, kuriems buvo atlikta plastinė operacija tradiciniu atviru metodu. Visiems pacientams buvo atlikti šie tyrimai: inkstų ultragarsas, KT, MRT, apklausa ir ekskrecinė urografija.
Rezultatai ir DISKUSIJA .
184 (79,7 %) pacientų UMS obstrukcijos priežastis buvo UMS susiaurėjimas, urovaskulinis konfliktas 20 (8,7 %) pacientų, pasagos inkstas 8 (3,5 %), dvigubas inkstas 5 (2,2 %), urovaskulinis konfliktas kartu su nefroptoze 4 (1,7 %), nefroptozė 3 %), 0, 2 %), . 9%) daugybinės cistos kartu su striktūra, inkstų dubens distopija 1 (0,4%) pacientui, retrokavalinis šlapimtakis 1 (0,4%), parapelvinė cista kartu su striktūra 1 (0,4%) pacientui. Vidutinė atviros operacijos trukmė buvo 125,1 (85-180). Vidutinis laparoskopinės operacijos laikas buvo 186,15 (115-300). 27 (11,6 proc.) pacientams buvo atlikta nefrostomija. Pacientų, kuriems buvo atliktas laparoskopinis UPJ taisymas, vidutinė buvimo ligoninėje trukmė buvo 15 (7-25) lovadienių, o pacientų, kuriems buvo atlikta tradicinė atvira operacija – 19 (14-36) lovos dienų.
Rezultatai rodo, kad laikas, kurio prireikė atlikti tradicinė operacija vidutiniškai mažiau nei atliekant laparoskopinę operaciją, tačiau kaupiant patirtį sunkiausio ir kritiškiausio operacijos etapo – dubens-šlapimtakio anastomozės – ir visos laparoskopinės operacijos trukmė sutrumpėja ir artėja prie tradicinės.
išvadas :
1. Atviros ir laparoskopinės LMS plastikos lyginamoji analizė parodo laparoskopinės chirurgijos, kurią sudaro ankstyva pacientų reabilitacija, pranašumą ir kosmetinį poveikį, didelę reikšmę ypač jaunimui.
2. Laparoskopinių operacijų rezultatai gerėja įgyjant patirties, turėtų būti plačiau naudojami urologinėje praktikoje.
Chirurgija jau seniai efektyvi metodika atkurti vidaus organų vientisumą ir funkcionalumą. Ureteroplastika yra viena iš tų operacijų, kai galima atkurti tinkamą šlapimo sistemos funkcionavimą. Kokie intervencijos metodai galimi, kaip pasiruošti ir kaip atlikti reabilitacijos kursą?
Indikacijos ir kontraindikacijos
Iki šiol plastinė chirurgija turi keletą svarbių požymių:
- plastika atliekama esant kliūtims (kliūtims) šlapimui nutekėti iš inksto;
- šlapimtakių pažeidimas chirurginių intervencijų metu;
- žala po onkologinės ligos Urogenitalinė sistema ir jų gydymas.
Žala dažniausiai pastebima moterims pažeidžiant gimdymą, pašalinant gimdos miomas. Gydytojai hidronefrozę ir hidroureteronefrozę taip pat laiko absoliučiu plastinės chirurgijos rodikliu. Sergant hidronefroze, padidėja slėgis inksto viduje. Atliekama ureteropelvinio segmento plastinė operacija. Jei operuojamas ureteropelvic segmentas, intervencija apima viso ploto apžiūrą ir akmenų sutraiškymą.
 Hidroureteronefrozė yra plastinės chirurgijos indikacija.
Hidroureteronefrozė yra plastinės chirurgijos indikacija. Hidroureteronefrozei būdingas šlapimo nutekėjimo sutrikimas dubens kaklelio sistemoje ir pačiame šlapimtakyje. Patologija (striktūra) atsiranda užsikimšus šlapimtakiui. Fistulės yra dar viena plastinės chirurgijos indikacija. Jie atsiranda, kai pilvo ertmės intervencijų metu pažeidžiami šlapimtakiai.
Kontraindikacijos bet kokiai intervencijai yra šios patologijos ir ligos:
- kraujo krešėjimo sutrikimas;
- negydomos infekcijos;
- nėštumas;
- diabetas;
- širdies ir kraujagyslių sistemos ligos.
Be išvardytų kontraindikacijų, procedūra gali būti atmesta dėl kitų rodiklių. Todėl svarbu atlikti tyrimą ir tinkamai jam pasiruošti. Per šį laikotarpį gydytojas atsižvelgia į visus veiksnius, atsižvelgia į tyrimų rezultatus ir priima sprendimą. Jei sprendimas teigiamas, prasideda pasiruošimo laikotarpis.
Chirurginė intervencija
Procedūra – dalies išskyrimo vamzdelio pakeitimas autotransplantatu. Tai atliekama tik rimtais atvejais, kai kiti gydymo metodai nedavė laukiamų rezultatų. Intervencijos būdo pasirinkimas parenkamas pagal individualūs rodikliai pacientą, kurie nustatomi pasiruošimo metu.
Pasiruošimas plastinei operacijai
 Norint diagnozuoti ligą ir atlikti ureteroplastiką, būtina iššifruoti kraujo krešėjimo analizę.
Norint diagnozuoti ligą ir atlikti ureteroplastiką, būtina iššifruoti kraujo krešėjimo analizę. Operuojant šlapimtakius, gydytojas turi atlikti išsamų paciento sveikatos patikrinimą. Taip pat nustatomos Urogenitalinės sistemos infekcijos. Kai jie nustatomi, gydytojas paskiria tinkamą gydymą. Be to, pacientas turi atlikti kraujo tyrimą dėl krešėjimo ir kitų rodiklių. Svarbus tyrimo žingsnis yra nustatyti alerginės reakcijos tam tikriems vaistams, kurie gali būti naudojami intervencijos ir reabilitacijos laikotarpiu. Kitas etapas – bakteriologiniai tyrimai. Jei tyrimai ir tyrimai sėkmingi, infekcijos išgydomos, gydytojas paskiria datą chirurginė intervencija.
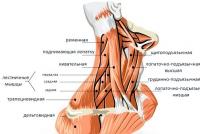
Veikimas ir jos įgyvendinimo būdai
Intervencija atliekama bendroji anestezija Todėl gydytojas anesteziologas apžiūri pacientą ir parenka anestezijos dozę, tikrina paciento reakciją į tam tikrus vaistus. Gydytojai taip pat įrengia kateterį, kuris padės pašalinti šlapimą intervencijos metu ir kelias dienas po jos. Ir tik po to gydytojas pradeda dirbti su šlapimtakiu.
Šiandien intervencija atliekama keliais būdais:
- šlapimtakis pakeičiamas žarnyno audiniais;
- audiniai keitimui paimti iš Šlapimo pūslė;
Taip pat galima šlapimo takų susiuvimo technika pašalinus pažeistą dalį.Šis metodas įmanomas tik pašalinus nedidelę pažeistų šlapimo takų dalį. Jei pažeidimas yra apatinėje dalyje, gydytojas sujungia sveiką šlapimtakio audinį su šlapimo pūsle.
Žarnyno plastika (dalinis ir visiškas šlapimtakio pakeitimas).
 Chirurginė intervencija nurodoma, jei reikia visiškai pakeisti pažeistą vietą.
Chirurginė intervencija nurodoma, jei reikia visiškai pakeisti pažeistą vietą. Žarnyno plastika yra priekinė dalis šlapimo takų formavimo iš izoliuoto žarnyno segmento, visų pirma, naudojama plonoji žarna. Darbo metu chirurgas, naudodamas kateterį, iš žarnyno segmento suformuoja reikiamo dydžio šlapimtakį ir susiuva jį su inkstų ir šlapimo pūslės pyelocaliceal sistema. Ši technika naudojama, kai reikia visiškai pakeisti pažeistą vietą.
Atliekant dalinę plastiką, naudojamas tas pats izoliuoto žarnyno segmentas ir susiuvamas prie likusių sveikų šlapimtakio dalių. Tokiu atveju ištraukiamas procedūros metu naudotas kateteris. Jis tarnaus kaip laikinas šlapimtakis, kol visi audiniai visiškai sugis. Dalinė plastika leidžia pašalinti navikus ar sąaugas mažose vietose. Taip pat ši intervencija naudojama dideliems šlapimtakio pažeidimams pašalinti. Boari operacija susideda iš šlapimtakio rekonstrukcijos su šlapimo pūslės atvartu.
Ši intervencijos technika naudojama šlapimtakių vientisumui atkurti. Intervencijos esmė yra ta, kad šlapimtakio vamzdelis susidaro iš audinio iš šlapimo pūslės kotelio. Plastikinis vamzdelis įkišamas į šlapimtakį ir fiksuojamas. Po to nuo šlapimo pūslės sienelės išpjaunamas 2–2,5 mm pločio audinio gabalas. Šio segmento ilgis turėtų būti didesnis nei paveiktos šlapimtakio srities ilgis. Tai būtina siekiant išvengti vėlesnio šlapimtakio suspaudimo.
Boari operacija rodo abiejų šlapimtakių plastikos galimybę esant abipusiams pažeidimams. Norėdami tai padaryti, iš karto iškirpkite 2 segmentus arba 1 pločio. Iš jų gydytojas formuoja vamzdelius ir susiuva vietoj pažeistų vietų. Šlapimo pūslės sritį, kurioje buvo paimti audiniai, chirurgas sandariai susiuva. Kateteris arba vamzdelis praeina per šlaplę į išorę. Intervencijos metu chirurgas papildomai įveda dreną į šlapimo pūslę.
Hidronefrozė yra gana dažna liga, pasireiškianti vis didėjančiu inkstų pyelocaliceal sistemos išsiplėtimu (arba daug rečiau - abiem iš karto) dėl tinkamo šlapimo nutekėjimo pažeidimo. Kaip gydymas, dideliais kiekiais atvejų taikoma hidronefrozės chirurginė plastinė chirurgija.
Hidronefrozė gali atsirasti dėl įgimtų šlapimo sistemos organų vystymosi anomalijų ir dėl daugelio ligų, tarp kurių pirmaujančią vietą užima urolitiazė. Hidronefrozės išsivystymo priežastis taip pat gali būti gerybiniai ir piktybiniai navikai, kitokio pobūdžio šlapimo takų pažeidimai.
Inkstų hidronefrozės operacijos, kaip taisyklė, yra labai veiksmingos ir gali beveik šimtu procentų išgydyti pacientą nuo ligos.
Chirurginė plastika šlapimo takų su hidronefroze, kuri yra ypač svarbi, daugeliu atvejų ji gali užkirsti kelią ligos pasikartojimui, pašalindama pagrindinę priežastį, sukeliančią inkstų audinių išsiplėtimą ir vėliau atrofiją. Hidronefrozė yra didžiulė liga, kuri kelia pavojų susirgti inkstų nepakankamumu, dėl kurio, laiku nesiėmus priemonių, sunkiais atvejais organizmas gali apsinuodyti atliekomis.
Kaip pasireiškia hidronefrozė?
Hidronefrozės pasireiškimai gali būti gana įvairūs, tačiau urologai išskiria tris pagrindinius simptomus, kurie pasireiškia dažniau nei kiti:
- Skausmas pilve, kartais plintantis į kirkšnį ar apatinę nugaros dalį
- Kraujo buvimas šlapime
- Inksto padidėjimas, nustatomas apčiuopiant pilvą.
Šios ligos skausmas gali būti gana įvairus. Pavyzdžiui, pajudėjus akmenims ar nukritus slėgiui inkste, atsiranda ūmūs, kartais nepakeliami skausmai – pilvo diegliai. Pacientą gali nuolat lydėti nuobodūs pojūčiai pilvo ir juosmens srityje, kartais nusitęsiantys iki kirkšnių ir kojos. Tokie skausmai gali padidėti fizinio krūvio metu ir nurimti naktinio poilsio metu.
Šlapinimasis (hematurija) - inkstų audinių sudirginimo pasekmė aukštas kraujo spaudimasšlapimas. Hematurija taip pat gali būti šlapimo takų sužalojimo smėlio ir akmenų pasekmė.
Didelis inkstų dydžio padidėjimas atsiranda dėl stipraus kaušelių ir dubens ištempimo, veikiant sustingusiam šlapimui. Liekno kūno sudėjimo žmonėms padidėjusį organą jie gali apčiuopti per priekinę pilvo sienelę.
Tačiau ligos diagnozei minėtų simptomų nepakanka. Turi praeiti pilnas tyrimas, kuris apims kompleksą laboratoriniai tyrimai ir ultragarsu (ultragarsu). Be to, siekiant išsiaiškinti inkstų veikimo parametrus, intraveninė urografija atliekama naudojant specialų kontrastinį preparatą, kuris nuotraukose atskleidžia paveiktus audinius. Inkstų funkcionalumo analizei taip pat yra diagnostikos metodai naudojant izotopus arba radionuklidus, iš kurių dažniausiai atliekama nefroscintigrafija.
Pagrindiniai ligos gydymo metodai
Urologai pažymi keturis hidronefrozės išsivystymo laipsnius, priklausomai nuo inkstų parenchimo (vidinio audinio turinio) būklės:
- 1 klasė yra lengviausia. Inkstų funkcijos praktiškai nesutrinka, išsaugoma parenchima.
- 2 laipsnis - inkstų dydis padidėja iki 20%, inkstų funkcija sumažėja iki 60%, parenchima yra šiek tiek pažeista.
- 3 laipsnis - inkstai padvigubėja, jo funkcijos sumažėja iki 20%, reikšmingas parenchimos pažeidimas.
- 4 laipsnis – inkstai praktiškai neveikia, parenchima visiškai atrofuota.
Pirmoje ligos stadijoje ligoniui dažniausiai pasiūloma konservatyvus gydymas, tačiau vėlesniuose etapuose būtina chirurginė operacija, tiksliau - rekonstrukcinė plastika inkstai, kuriais siekiama atkurti normalią urodinamiką (šlapimo judėjimą).

Chirurginiu būdu galima pašalinti šlapimo takų anastomozių susiaurėjimą, po kurio atstatomas normalus šlapimo nutekėjimas. Paprasčiau tariant, striktūra yra patologinis kanalų, per kuriuos susiaurėja Ši bylašlapimas juda. Anastomozė reiškia pranešimą arba fistulę, susidariusią tarp tuščiavidurių organų erdvių, tokių kaip dubens ir šlapimo kanalas.
Inkstų dubens (dubens-šlapimtakio segmento) plastinė chirurgija pašalina šio inksto mazgo susiaurėjimą, tiksliau, vietą, kurioje inkstų dubuo patenka į šlapimtakį, todėl šlapimas gali netrukdomai praeiti. Toks plastikinis, atliktas tradiciniu būdu chirurginiu būdu atveriant retroperitoninį tarpą, yra veiksmingas, bet gana trauminis. Paciento pasveikimas trunka mažiausiai tris ar net keturias savaites. Jei ši operacija atliekama naudojant laparoskopą, pooperacinis laikotarpis šiuo atveju žymiai sumažėja.
Vaikams hidronefrozė, kaip taisyklė, yra įgimtų patologijų pasekmė, o anksti nustačius ligą, prognozė yra palankiausia. Laiku atlikta chirurginė inksto plastika vaikams, sergantiems 3 laipsnio hidronefroze, leidžia vaikui visiškai atsikratyti ligos dėl didelio organo regeneracinio gebėjimo.
Tais atvejais, kai hidronefrozę sukelia šlapimo takų spindžio užsikimšimas dideliais akmenukais (akmenimis), operacija siekiama pašalinti pagrindinę ligą sukėlusią priežastį, o konkrečiai – jas pašalinti. Kai kuriais atvejais gali būti nuspręsta akmenis susmulkinti ultragarsu, po to pašalinamas susidaręs smėlis ir smulkūs fragmentai. Vienaip ar kitaip, sprendimą dėl to priima tik gydantis gydytojas, atsižvelgdamas į visas aplinkybes ir indikacijas. Reikėtų prisiminti, kad inkstai su hidronefroze laikui bėgant rizikuoja tapti blogai veikiančiu organu, kuris nesugebės susidoroti su svarbiausia funkcija – išvalyti organizmą nuo toksinų ir toksinų.
Kai kuriais atvejais gali prireikti ureteroplastikos. Toks sprendimas priimamas esant rimtiems jų trūkumams.
Šlapimtakiai gali būti keičiami tiek dirbtiniais protezais (dakronu, lavsanu, teflonu), tiek vamzdeliais, suformuotais iš paties paciento audinių, o tai duoda neproporcingai geresnį rezultatą. Operacijos būdas parenkamas atsižvelgiant į šlapimtakių defekto (įtempimo, naviko pažeidimo, sužalojimo ir kt.) lygį ir mastą.
Taip pat galima su chirurginė intervencija padėti pacientui, turinčiam tokias anomalijas, kaip papildomos kraujagyslės, tinkamos apatiniam inksto poliui ir šlapimtakio užspaudimui, ir apatinės tuščiosios venos vieta prieš šlapimtakį. Tokios patologijos trukdo ir normaliam šlapimo nutekėjimui, o jas laiku pašalinus bus sugrąžinta paciento sveikata ir prarasta gyvenimo kokybė.
Kiekvienas, kuris buvo operuotas, turėtų prisiminti, kad po hidronefrozės plastinės operacijos dėl tam tikrų aplinkybių galimas ligos atkrytis. Norint išvengti šio labai nepageidaujamo scenarijaus, pacientas turi būti urologo stebimas mažiausiai penkerius metus, kol jis yra registruojamas ambulatorijoje. Jei žmogui liko tik vienas inkstas, toks stebėjimas turėtų trukti visą gyvenimą. Pacientas turi griežtai laikytis visų gydančio gydytojo rekomendacijų. Palankesnei reabilitacijai SPA gydymas rekomenduojamas jau praėjus 4-5 savaitėms po operacijos.
Jei jums buvo diagnozuota hidronefrozė, nepanikuokite. Šiuo atveju išmintinga gamta pasirūpino mumis, parūpindama organą, galintį išlaikyti rimtą rezervinį potencialą net ir po rimtų hidronefrozinių transformacijų. Pakanka kuo greičiau pašalinti šios ligos priežastį, o tai taip pat pavojinga, nes vystymosi procese ją gali pabloginti infekcija, sukelianti rimtą uždegimą - pielonefritas. Tokiu atveju prieš operaciją gydytojas turi papildomai susidoroti su uždegiminiu procesu, tam skirdamas paciento laiką ir jėgas.
Gydytojai teigia, kad laiku pradėjus kvalifikuotą gydymą, prognozė ši liga Gerai. Daugeliu atvejų visiškas atsigavimas yra įmanomas. Pradedant nuo antrojo ir vėlesnių ligos laipsnių, inksto hidronefrozės operacija yra vienintelis būdas, galintis duoti norimą rezultatą.
Ureteroplastika – tai chirurginis gydymo metodas, naudojamas visiškai atstatyti šlapimo takų funkciją ir laidumą.
Klinikinėje praktikoje naudojami keli šios operacijos atlikimo variantai, atsižvelgiant į ligų lokalizaciją ar patologinį procesą, šlapimtakio pažeidimo laipsnį, individualias paciento organizmo savybes.
Šiuo metu klinikinėje praktikoje naudojami keli šlapimtakio operacijos metodai:
- iškirpti atvartą iš šlapimo pūslės audinių;
- žarnyno audinio naudojimas pažeistai vietai pakeisti.
Operacija atliekama taikant endotrachėjinę anesteziją. Anksčiau paruoštame chirurginiame lauke chirurgas iškirto žarnyno arba šlapimo pūslės sienelės dalį, ant jos laikant kraujagysles, atsakingas už kraujo tiekimą.
Gautas atvartas apdorojamas dezinfekavimo priemonėmis, po to į jį įkišamas vamzdelis. Pašalinus pažeistą šlapimtakį, į jo vietą dedamas naujas susiformavęs organas.
Kai kuriais atvejais transplantatas gali būti susiūtas į šlapimo pūslę, kuri šioje srityje bus rezekuota.
Indikacijos

Nesant pageidaujamo konservatyvaus gydymo terapinio poveikio ir neįmanoma atkurti šlapimtakio funkcionavimo, plastinė operacija. Pagrindinės jo indikacijos yra šios:
- hidronefrozė (inkstų dubens ir kaušelių išsiplėtimas);
- hidroureteronefrozė, kuri išsivystė susidarius striktūroms (viena iš organinių šlapimtakio pažeidimų rūšių);
- buvęs inkstų ar šlapimtakio pažeidimas, susijęs su trauma ar ginekologine operacija;
- šlapimo takų obstrukcija dėl įvairių patologijų ir pogimdyminių komplikacijų (sutrikimų, trukdančių nutekėti šlapimui).
Kontraindikacijos

Pagrindinės bet kokios chirurginės intervencijos kontraindikacijos yra šie veiksniai:
- nėštumas;
- diabeto buvimas;
- sunkios širdies ir kraujagyslių sistemos ligos;
- kraujo krešėjimo sistemos pažeidimas;
- užkrečiamos ligos.
Pacientas gali turėti ir individualių kontraindikacijų, todėl svarbu atlikti išsamų tyrimą ir tinkamai pasiruošti operacijai.
Pasiruošimas operacijai

Prieš atlikdamas ureteroplastiką, gydytojas turi atlikti išsamų paciento tyrimą ir įvertinti jo sveikatos būklę. Svarbu anksti nustatyti šlapimo takų infekcijas.
Jas nustačius, atliekamas antibiotikų terapijos kursas, o tik po jo – chirurginė intervencija. Taip pat pacientas privalo atlikti kraujo krešumo rodiklių įvertinimo tyrimus ir kt.
Alergijos tyrimai yra svarbūs norint nustatyti galimas alergines reakcijas į operacijos metu naudojamus vaistus ir medžiagas. Kitas svarbus žingsnis – bakteriologinis tyrimas.
Kruopščiai surinkęs gyvenimo, ligų anamnezę, įvertinęs gautus tyrimų duomenis, gydytojas galės nustatyti operacijos datą.
Operacijų tipai šlapimtakyje

Chirurgija gali būti atliekama taikant bendrą endotrachėjinę anesteziją.
Įvedus tam tikrą anestezinio vaisto dozę, pacientui įrengiamas kateteris, kuris prisideda prie šlapimo išsiskyrimo operacijos ir reabilitacijos laikotarpiu. Operacijos atliekamos per:
- Šlapimtakio segmento žarnyno plastika: segmentinis šlapimtakio pakeitimas transplantatu iš šlapimo pūslės ar žarnyno.
- Ureteroureteroanastomozė: pažeistas segmentas pašalinamas ir šlapimo takai toliau susiuvami.
- Žarnyno plastika
Visiškas arba dalinis šlapimtakio pakeitimas apima organo pakeitimą transplantatu, suformuotu iš žarnyno audinio.
Žarnyno atvartas formuoja šlapimtakio sieneles, viduje yra laikinas kateteris, po kurio jis susiuvamas prie inkstų taurelės, kad būtų sukurtas naujas šlapimtakis.
Jei yra funkcionuojanti organo dalis, atliekama segmentinė plastika: transplantatas susiuvamas su sveika dalimi ir išvedamas kateteris.
Jis atliks šlapimtakio funkciją, kol segmentas bus visiškai atkurtas. Dalinė plastika gali būti naudojama, jei reikia pašalinti naviką ar didelį pažeisto organo plotą.
- Operacija „Boari“.
Šio tipo chirurginiam gydymui būdingas būsimo šlapimtakio vamzdelio susidarymas iš šlapimo pūslės sienelės.
Iš jo audinių išpjaunamas nedidelis plotas, kurio dydis bus didesnis už pažeistą vietą (kad nesusispaustų šlapimtakis). Ši operacija naudojama suporuotiems šlapimtakių pažeidimams.
- Šlapimtakio burnos endoplastika
Šio tipo plastika gali būti naudojama, kai pacientui yra vezikoureterinis refliuksas. Šios operacijos metu pooperacinių patologijų ir komplikacijų atsiradimo rizika yra minimali.
Plastinė chirurgija atliekama naudojant tūrį formuojantį gelį, kuris švirkščiamas per adatą po gleivine. Dėl to šlapimtakis plečiasi. Tada kateteris įvedamas į jo ertmę 12 valandų pooperacinio laikotarpio.
- Ureteroureteroanastomozė
Šio tipo operacija naudojama diagnozuojant piktybinius navikus, pažeidžiančius šlapimtakį, vezikoureterinį refliuksą ir pielonefritą.
Jo esmė – anastomozės būdu sujungti šlapimo kanalėlių dalis: dvi šlapimtakio dalys sujungiamos į vieną lataką. Visos pažeistos vietos pakeičiamos implantais.
reabilitacijos laikotarpis

Po operacijos visi pacientai perkeliami į reanimacijos skyrių, kol jų būklė visiškai stabilizuosis. Pirmosiomis dienomis pacientas turi būti nuolat prižiūrimas specialistų.
Paciento būklės ir jo gyvybinių funkcijų kontrolė ligoninėje vykdoma specialiais jutikliais ir renkant duomenis apie išskiriamo šlapimo kiekį. Po kelių dienų kateteriai pašalinami.
Paciento buvimo ligoninėje trukmė priklauso nuo jo būklės, intervencijos sudėtingumo, operuojamų organų būklės.
Naudojant laparoskopinę prieigą pacientas klinikoje būna ne ilgiau kaip 3-4 dienas, o atliekant pilvo operaciją šis laikotarpis gali pailgėti iki 2-3 savaičių.
Svarbu! Po plastinės operacijos būtina griežtai laikytis visų gydytojo rekomendacijų.
Per ateinančius 2-3 mėnesius po operacijos gydytojai pataria apriboti tam tikras rūšis fizinė veikla: pacientui draudžiama kelti svorius ir dirbti sunkų fizinį darbą.
Taip pat būtina sąlyga yra sistemingas vizitas pas specialistą planiniam tyrimui. Tai būtina norint dinamiškai stebėti transplantacijos būklę ir šlapimo sistemos funkcionavimą.
Remdamasis gautų duomenų rezultatais, gydytojas gali koreguoti vaistų terapijos planą ar režimą.
Galimos komplikacijos

Komplikacijos atliekant laparoskopinę ureteroplastiką gali atsirasti tiek operacijos metu, tiek po jos. Juos galima suskirstyti į kelias grupes:
- su anestezija susijusios pasekmės: kraujotakos sutrikimai, kvėpavimo sustojimas išimant vamzdelį intubacijai, skrandžio turinio patekimas į kvėpavimo takus, plaučių uždegimas ir kt.;
- komplikacijos, susijusios su laparoskopinės prieigos ypatumais: vidinių organų audinių pažeidimo galimybė montuojant trokarus, kraujotakos sutrikimai dėl anglies dvideginio įpurškimo į paciento kūno vidines ertmes ir kt.;
- su pačia operacija susijusios komplikacijos: kraujavimas operacijos metu ar po jos, pooperacinės žaizdos ar šlapimo sistemos infekcija, retais atvejais galimas inkstų pažeidimas.
Anksti pooperacinis laikotarpis gali trūkti siūlų, dėl kurių gali nutekėti šlapimas ir prireikti pakartotinės operacijos.
Vėlesnėse stadijose dėl persodinto segmento susiaurėjimo plastikos vietoje galimas hidronefrozės pasikartojimas.
Be to, kai kuriems pacientams dėl techninių sunkumų atliekant ureteroplastiką laparoskopijos metu gali prireikti atlikti atviros prieigos operaciją.
Atlikus pilvo operaciją, komplikacija gali tapti ir išvaržos atsiradimas.
Pagaliau
Sėkmingai operavus ir persodinus šlapimo kanalą, gydymo rezultatų ir tolesnės paciento sveikatos prognozė yra palanki. Reabilitacijos metu pacientui taikomas griežtas lovos režimas ne trumpiau kaip 2 savaites.
Dėl individualaus vaistų terapijos parinkimo išvengiama persodinto organo atmetimo ir bakterinio uždegimo.
Pilnas reabilitacijos laikotarpis po operacijos trunka apie 2-3 mėnesius. Šiuo laikotarpiu pacientas turi laikytis gydytojo nurodytos dietos, labai atsargiai dozuoti fizinį aktyvumą.
Neseniai į urologų arsenalą pateko ureteropelvinio segmento laparoskopinė plastinė chirurgija. Dar visai neseniai atvira plastika buvo laikoma pagrindiniu šlaplės dubens segmento obstrukcijos gydymo metodu.
Kas yra ureteropelvic segmentas?
Šlaplės dubens segmentas yra sritis, kurioje inkstų dubuo (vieta, kur kaupiasi šlapimas iš taurelių) jungiasi su šlapimtakiu.
Kada nurodoma laparoskopinė LMS?
Plastinė chirurgija atliekama esant obstrukcijai (iš lot. obstructio – kliūtis) dubens-šlapimtakio segmentui. Dubens ir šlapimtakio segmento obstrukcijai būdingas funkciškai reikšmingas šlapimo nutekėjimo pažeidimas, kurio priežastis gali būti vidinis arba išorinis srities, kurioje inkstų dubuo patenka į šlapimtakį, suspaudimas.
Išorinės hidronefrozės priežastys
(ty ne iš šlapimtakio)
Dauguma bendra priežastis- nenormalūs kraujagyslės, tiekiančios apatinį inksto polių (anomalija pasireiškia tiek papildomų kraujagyslių skaičiumi, tiek jų lokalizacija), glaudžiai greta dubens ir šlapimtakio segmento. Nuolatinis kraujagyslės kontaktas su šlapimtakiu dėl jų pulsavimo sukelia rando audinio susidarymą dubens ir šlapimtakio segmente, kuris, susiaurėjęs jo spindį, sukelia obstrukciją ir hidronefrozę.
Vidinės hidronefrozės priežastys
įgimtas (įgimtas LMS susiaurėjimas ar sukibimas);
įgytos UMS striktūros (trauminės, po manipuliacijų šlapimtakyje (ureteroskopija, šlapimtakio stentavimas), po spinduliuotės (po spindulinis gydymas LMS srityje), tuberkulioziniai pažeidimai ir kt.)
šlapimtakio navikai (dažniausiai gerybiniai, su piktybiniai navikaišlapimtakio operacijos apimtis daug kartų didesnė nei gerybinių navikų gydymo apimtis).
Kontraindikacijos laparoskopiniam LMS taisymui
Bendrosios kontraindikacijos visoms laparoskopinėms operacijoms:
kraujo krešėjimo sistemos sutrikimas;
užkrečiamos ligos;
vėlyvas nėštumas;
ūminė glaukoma (padidėjęs akispūdis).
Kaip pasiruošti operacijai?
Prieš operaciją Jus konsultuos keli specialistai – urologas, bendrosios praktikos gydytojas, anesteziologas, prireikus ir kiti gydytojai. Gydantis gydytojas individualiai pateiks rekomendacijas, kurių turite griežtai laikytis prieš operaciją.
Būtinai praneškite apie bet kokias alergijas vaistams ir vartojamus vaistus, kad išvengtumėte komplikacijų operacijos metu (ypač kraujo skiediklių, kurie gali sukelti stiprų kraujavimą tiek operacijos metu, tiek po jos).
Prieš operaciją atliekamas kruopštus žarnyno paruošimas ir skiriami plataus spektro antimikrobiniai vaistai, siekiant išvengti infekcinių komplikacijų pooperaciniu laikotarpiu.
Kaip atliekamas laparoskopinis hidronefrozės taisymas?
Operacija atliekama taikant bendrąją nejautrą (operacijos metu yra panirimas į miegą). Prie inksto ir šlapimtakio patenkama naudojant 3 mažas, maždaug 0,5–1 cm skylutes priekinėje pilvo sienoje. Pacientas dedamas į šoną, priešingą pažeidimo pusei. Veress adata per nedidelę skylutę bambos srityje sukuriamas pneumoperitoneumas (pilvo ertmė užpildyta anglies dioksidu).
Pirmas į pilvo ertmėįkišamas laparoskopas (fotoaparatas), o po to – laparoskopo valdomi instrumentai, kad nebūtų sužaloti kaimyniniai organai. Iš viso bus įkišti 3-4 instrumentai, įskaitant laparoskopą.
Toliau prasideda inksto, jo dubens ir šlapimtakio izoliavimo procesas. Po to plastinė chirurgija atliekama vienu iš gerai žinomų metodų (pagal Andersen-Haines, Calpa de Virda, Fenger ir kt.). Atliekant plastiką pagal Anderseną-Hinesą (dažniausia operacija) nupjaunama dalis šlapimtakio ir dubens, atitinkamai žemiau ir virš obstrukcijos, tada tarp jų uždedama anastomozė (t.y. susiuvama). Iš karto prieš atliekant anastomozę į šlapimtakį įvedamas stento kateteris, kuris pašalinamas praėjus 3 savaitėms po operacijos. Operacija baigiama nusausinus anastomozės zoną, išimami instrumentai ir susiuvama oda.
žr. atitinkamą atvejo analizę mūsų svetainėje: laparoskopinis hidronefrozės taisymas.
Galimos komplikacijos operacijos metu
kraujavimas - kraujo netekimas plastiko LMS metu nedidelis, o operuotiems pacientams kraujo perpylimas praktiškai nereikalingas;
infekcija – siekiant išvengti infekcinių komplikacijų atsiradimo prieš operaciją ir po jos, skiriama antibakterinis vaistas platus veiksmų spektras, kuris sumažina šios komplikacijos riziką iki minimumo;
gretimų organų pažeidimas – itin reta komplikacija, kelis kartus padidintas chirurginio lauko vaizdas padeda to išvengti;
pooperacinė išvarža - taip pat organų pažeidimai yra reti dėl to, kad skylės po laparoskopinių operacijų yra mažos;
konversija (perėjimas prie atviros operacijos) – įvyksta, kai dėl sąaugų ar kraujavimo neįmanoma atlikti laparoskopinės intervencijos.
Ką daryti pooperaciniu laikotarpiu?
Vidutiniškai po laparoskopinės plastinės operacijos pacientas klinikoje būna apie 3-4 dienas. Gerti ir valgyti dažniausiai leidžiama kitą dieną po operacijos, vaikščioti – tos pačios dienos vakare. Po operacijos, kaip ir prieš ją, pacientui skiriamas plataus veikimo spektro antibakterinis vaistas.
Per pirmuosius 2-3 mėnesius po operacijos rekomenduojama:
nekelti daiktų, sveriančių daugiau nei 5 kg;
nepatirti didelio fizinio krūvio.
Po operacijos gydytojas paskirs Jums konsultacijų datas: siūlų išėmimas, stento kateterio išėmimas, tyrimai, kraujo ir šlapimo tyrimai, ultragarsas, kompiuterinė tomografija, kurių rezultatai įvertins gydymo efektyvumą.