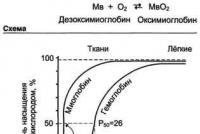
पैरामेडिक फैप के काम पर रिपोर्ट। समिति "चिकित्सा", किसी विशेषज्ञ की व्यावसायिक गतिविधियों पर प्रमाणन के लिए रिपोर्ट डिजाइन करने और लिखने के लिए एक मैट्रिक्स। क्रास्नोयार्स्क क्षेत्र में एम्बुलेंस पैरामेडिक्स का मानक दस्तावेज
मैं, वलियाख्मेतोवा गुलिया कादिरोव्ना, जिनका जन्म 1980 में हुआ था, 2002 में बुज़ुलुक मेडिकल कॉलेज से स्नातक होने के बाद, क्रास्नोग्वर्डीस्की जिले में भेज दिया गया था। 8 जुलाई 2002 से 11 दिसंबर 2002 तक, उन्होंने क्रास्नोग्वर्डेइस्काया सेंट्रल डिस्ट्रिक्ट हॉस्पिटल में सर्जिकल विभाग में एक नर्स के रूप में काम किया। 31 दिसंबर 2002 से 1 मार्च 2005 तक चिकित्सीय विभाग में एक नर्स। 1 मार्च 2005 को, मुझे एफएपी के प्रमुख के पद पर स्थानांतरित कर दिया गया - याइकोवो गांव में एक सहायक चिकित्सक, जहां मैं अभी भी काम करता हूं।
2011 में, उन्होंने ऑरेनबर्ग शहर में "ग्रामीण आबादी के स्वास्थ्य की सुरक्षा" चक्र पर उन्नत प्रशिक्षण पाठ्यक्रम लिया।
2010, 2011, 2012 के लिए कार्य पर रिपोर्ट
याइकोवस्की एफएपी में एक अनुकूलित कमरा, गैस हीटिंग, केंद्रीय जल आपूर्ति है, सेवा देने वाले लोगों की संख्या 192 लोग हैं। उपयोगी क्षेत्र 56 वर्ग मीटर है। निम्नलिखित अलमारियाँ शामिल हैं:
- पैरामेडिक का कार्यालय
- उपचार कक्ष
- दाई का कार्यालय
- कार्यालय "स्वस्थ बच्चा"
-लॉबी
-बायलर कक्ष।
चिकित्सा केंद्र याइकोवो गांव में कार्य करता है। सेवा का दायरा - 1 किमी. TsRB-20 किमी की दूरी। फ़ोन इंस्टॉल किया गया. मेडिकल सेंटर सुसज्जित है: बच्चों के लिए स्केल, एक रेफ्रिजरेटर, वयस्कों के लिए स्केल, एक एयर स्टरलाइज़र GP20-3, एक स्त्री रोग संबंधी कुर्सी। पर्याप्त चिकित्सा उपकरण और रोगी देखभाल सामग्री। फर्नीचर और मुलायम साज-सामान अच्छी स्थिति में हैं। FAP के पास उपलब्ध कराने के लिए आवश्यक दवाएं हैं आपातकालीन देखभालऔर जनता को बिक्री के लिए। श्रेणी II फ़ार्मेसी के प्रमुख के रूप में, दवा की दुकानों पर विनियमों के अनुसार, मैं "दवा की दुकानों पर विनियम" द्वारा निर्धारित कर्तव्यों का पालन करता हूँ। मुझे मॉस्को स्टेट हेल्थकेयर इंस्टीट्यूशन "क्रास्नोग्वर्डेस्काया सीआरएच" की इन-हॉस्पिटल फार्मेसी में दवाओं की आवश्यक सूची मिलती है। तैयारियों को एक कैबिनेट में रखा जाता है जिसे चाबी से बंद कर दिया जाता है। जिन तैयारियों के लिए एक निश्चित तापमान की आवश्यकता होती है उन्हें रेफ्रिजरेटर में संग्रहित किया जाता है।
शीर्षकों की संख्या दवाइयाँ- 120. मैं उन्हें लेने के नियमों के निर्देशों के साथ आबादी को दवाएँ बेचता हूँ। आपातकालीन देखभाल के प्रावधान के लिए, मुझे अनुरोध पर केंद्रीय जिला अस्पताल की फार्मेसी से दवाएं मिलती हैं।
FAP की मुख्य गतिविधियाँ
कार्य दिवस सुबह 9:00 बजे शुरू होता है, दोपहर के भोजन का अवकाश 13:00 से 14:00 बजे तक होता है। 9:00 से 13:00 तक - मरीजों का स्वागत, डॉक्टर के नुस्खे और अन्य प्रक्रियाओं की पूर्ति। 14:00 से 16:00 तक साइट पर काम: बच्चों, गर्भवती महिलाओं, किशोरों का संरक्षण, गंभीर रूप से बीमार और बुजुर्गों से मिलना, घर पर डॉक्टर के आदेशों को पूरा करना। 16:00 से 17:12 तक कागजी कार्रवाई।
वर्ष की शुरुआत में, पूरे वर्ष के लिए एक "एफएपी कार्य योजना" तैयार की जाती है, जिसे संगठनात्मक तरीकों के लिए मॉस्को स्टेट हेल्थकेयर इंस्टीट्यूशन ऑफ हेल्थकेयर के उप मुख्य चिकित्सक द्वारा जांचा और प्रमाणित किया जाता है। मैं आपातकाल प्रदान करता हूँ प्राथमिक चिकित्सागंभीर बीमारियों, दुर्घटनाओं में रोगी को बाद में अस्पताल में रेफर करना। आपातकालीन रोगियों को ले जाने के लिए, मैं केंद्रीय जिला अस्पताल से एक एम्बुलेंस बुलाता हूँ। दिन या रात के किसी भी समय कॉल की सेवा की जाती है।
बेहोशी के लिए आपातकालीन देखभाल प्रदान करना।
I. सामान्य व्यवस्थाएँ
- रोगी को सिर नीचे करके, पैर ऊपर करके (60-70° की ऊंचाई तक) लिटाएं;
- कॉलर खोलें और तंग कपड़ों को ढीला करें;
- सिर को अपनी तरफ कर लेना चाहिए ताकि जीभ न डूबे;
- अपने चेहरे और गर्दन पर ठंडे पानी के छींटे मारें;
- अमोनिया की सांस दें (गीली रुई या पट्टी से);
- प्रतिवर्ती प्रभाव: हाथों की छोटी उंगलियों की मालिश, नाखून के आधार पर दबाव, कान की बाली को कई बार निचोड़ना।
द्वितीय. चिकित्सा उपचार
- मेज़टन 1% घोल 1 मि.ली. चमड़े के नीचे।
किसी हमले के दौरान आपातकालीन सहायता दमाबच्चों में।
1. यदि संभव हो तो, हमले का कारण बनने वाले एलर्जेन का पता लगाएं और उसे हटा दें।
2. हाथों पर जोर देकर बैठें, कपड़े खोलें।
3. हृदय गति, श्वसन, चरम श्वसन प्रवाह को मापें।
4. मीटर्ड-डोज़ एरोसोल इनहेलर (सल्बुटामोल, बेरोटेक, बेरोडुअल) का उपयोग करके ब्रोंकोस्पास्मोलिटिक दवाओं में से एक का साँस लेना (1-2 साँसें)।
5. पहुंच प्रदान करें ताजी हवा, यदि संभव हो तो आर्द्र ऑक्सीजन।
6. एक गर्म, आंशिक दे...
संक्षिप्त आत्मकथात्मक जानकारी.
एफएपी संरचना की विशेषताएं और कार्य की विशेषताएं।
फेल्डशर-प्रसूति स्टेशन और फेल्डशर के प्रमुख पर विनियम।
साइट की जनसंख्या की स्वास्थ्य स्थिति पर जनसांख्यिकीय डेटा।
एफएपी के कार्य की योजना बनाना।
अनिवार्य आकस्मिकताओं की चिकित्सा जांच।
चिकित्सा परीक्षण।
स्वच्छता और महामारी विरोधी कार्य, बच्चों और वयस्कों का टीकाकरण।
एफएपी अग्रणी दस्तावेज़ीकरण।
10. आपातकालीन देखभाल.
11. स्वच्छता शिक्षा कार्य।
12. निष्कर्ष.
मैं, डोब्रीडेन नताल्या निकोलायेवना, 1979 में कोटोवो मेडिकल स्कूल से एक नर्स के रूप में स्नातक हुई। कॉलेज से स्नातक होने के बाद, उसे डुबिनोव्स्की एफएपी में एक पैरामेडिक के रूप में सावर्वा क्षेत्र में काम करने के लिए भेजा गया था।
FAP में अपने समय के दौरान, मैंने निम्नलिखित कौशल हासिल किए हैं:
रक्त माप रक्तचाप.
थर्मोमेट्री।
रक्त परीक्षण लेना (धब्बा, मोटी बूंद)।
गैस्ट्रिक जूस का अध्ययन करना।
जांच के लिए मूत्र लेना।
मल का अध्ययन करना।
औषधीय पदार्थों का परिचय;
चमड़े के नीचे का;
अंतर्त्वचीय;
इंट्रामस्क्युलर;
अंतःशिरा जेट;
नसों में ड्रिप;
एनिमा लगाना;
सफाई;
औषधीय.
ऑक्सीजन शुरू करने की साँस लेना विधि।
10. मूत्राशय कैथीटेराइजेशन।
11. हाइपरथर्मिक और के लिए आपातकालीन देखभाल प्रदान करना
हाइपोथर्मिक सिंड्रोम; उच्च रक्तचाप के साथ
संकट; दमा संबंधी संकट के साथ, दौरे के साथ
एनजाइना पेक्टोरिस, संदिग्ध तीव्र रोधगलन के साथ
मायोकार्डियम, पतन के साथ, रक्तस्राव के साथ
एलर्जी की प्रतिक्रिया, विषाक्तता के मामले में, हाइपो- और के साथ
हाइपरग्लेसेमिक कोमा, संदिग्ध के साथ
डिप्थीरिया।
12. बच्चों के लिए निवारक टीकाकरण करना और
वयस्क जनसंख्या.
फरवरी 1982 से मई 1985 तक, उन्होंने सैन्य इकाई 92611 की टैंक बटालियन में एक चिकित्सा प्रशिक्षक के रूप में सेना में सेवा की। 1985 में, वह अपने पति के ड्यूटी स्टेशन पर विदेश (मोज़ाम्बिक) चली गईं। 1986 से 1987 तक उन्होंने एक आर्थिक सलाहकार के कार्यालय में प्राथमिक चिकित्सा पद पर एक नर्स के रूप में काम किया। दिसंबर 1987 से सितंबर 1992 तक उन्होंने बटुमी शहर के सैन्य अस्पताल में नर्स के रूप में काम किया। अप्रैल 1993 से, वह लुचिंस्की एफएपी में एक सहायक चिकित्सक के रूप में काम कर रहे हैं।
प्रतिवेदन
FAP s.Luchinskoe द्वारा किए गए कार्य के बारे में
रज़डेलन्यांस्की जिला, ओडेसा क्षेत्र
2006-2008 के लिए
लुचिंस्की फेल्डशर-प्रसूति स्टेशन गेवस्की एस/एस के क्षेत्र में स्थित है और लुचिन्स्कॉय गांव में कार्य करता है। एफएपी के क्षेत्र में नाम पर एक सामूहिक फार्म है। चाकलोव, जेएससी "प्रोमिन", फ्रंटियर पोस्ट, तीन दुकानें और एक ईंट फैक्ट्री। स्थानीय मैरीनोव्स्काया अस्पताल से दूरी 3 किमी है, रज़डेलन्यांस्काया सेंट्रल डिस्ट्रिक्ट अस्पताल से - 18 किमी, सेवा का दायरा 6 किमी है।
एफएपी एक अनुकूलित इमारत में स्थित है, इसमें 2 कमरे हैं, जिसका क्षेत्रफल 40 वर्ग मीटर 2 है।
स्वागत समारोह।
चालाकी।
घरेलू (कोठरी)।
कोई पाइपलाइन या सीवरेज नहीं है. 2003 से FAP को गैसीकृत किया गया है। वर्तमान मरम्मत की गई (अंदर, बाहर की दीवारों को सफेद करना और छत, फर्श, दरवाजे, खिड़कियों को पूरी तरह से रंगना)।
लुचिंस्की एफएपी का पैरामेडिक एक पैरामेडिक की दर से और दाई की दर से 8 से 0.5 पर काम करता है 00 19 तक 30 .8 से मरीजों का प्रवेश 00 12:30 तक (12:30 से 13:30 - दोपहर का भोजन); 1330 से 1630 तक एक वर्ष से कम उम्र के बच्चों का संरक्षण; विकलांग; बुजुर्ग; प्रेग्नेंट औरत; 16 30 -19 30 तक - शाम का रिसेप्शन, घर पर कॉल सेवा।
एफएपी इस समय 616 लोगों की आबादी को सेवा प्रदान करता है, 14 साल से कम उम्र के बच्चे - 118 लोग, किशोर - 33 लोग, वयस्क आबादी - 465 लोग।
|
वयस्क जनसंख्या |
|||
|
ह्रष्ट-पुष्ट |
|||
|
0 से 14 वर्ष तक के बच्चे |
|||
|
किशोरों |
|||
|
पेंशनरों |
|||
|
जॉब, यूवीओवी |
|||
|
श्रमिक पीछे के सदस्य |
|||
|
प्रसव उम्र की महिलाएं |
एफएपी आपातकालीन प्राथमिक चिकित्सा प्रदान करने और डॉक्टरों के आदेशों को पूरा करने के लिए आवश्यक कठोर और नरम उपकरण, चिकित्सा उपकरण, दवाओं से सुसज्जित है।
एफएपी के राज्यों में - एफएपी का प्रमुख और नर्स।
व्यावसायिक घंटों के दौरान मैं यह करता हूँ:
रोगियों का स्वतंत्र बाह्य रोगी स्वागत।
मैं घर पर ही मरीजों की सेवा करता हूं।
मैं बच्चों, गर्भवती महिलाओं, विकलांग लोगों का संरक्षण करता हूं।
मैं मरीजों को परामर्श के लिए मैरीनोव्स्काया मेडिकल आउट पेशेंट क्लिनिक में भेजता हूं।
मैं निवारक टीकाकरण की मासिक योजना बनाता हूं और इसे स्वयं खर्च करता हूं।
मैं अनिवार्य आकस्मिकता के प्रबंधन को नियंत्रित करता हूं; औषधालय समूह, तपेदिक और ओंको के जोखिम समूह और संपूर्ण वयस्क आबादी की एफजी-परीक्षा उत्तीर्ण करने के लिए; मैं याकोवलेवका गांव के स्कूल में बच्चों से मुलाकात में भाग लेता हूं।
काम के घंटों के दौरान, मैं आबादी के बीच स्वास्थ्य शिक्षा का काम करता हूं।
खुले चूल्हे की दुकानOJSC मैग्नीटोगोर्स्क आयरन एंड स्टील वर्क्स की अग्रणी कार्यशालाओं में से एक है, जो उच्च गुणवत्ता वाले स्टील का उत्पादन करती है। ओपन-चूल्हा दुकान में निम्नलिखित अनुभाग शामिल हैं:
- ओवन विभाग;
- बोतलबंद विभाग;
- मिश्रण विभाग;
- चार्ज यार्ड;
- रचना तैयारी विभाग.
फर्नेस विभाग- कार्यशाला का मुख्य विभाग, जहाँ इस्पात बनाने की भट्टियाँ स्थित हैं। सिंटर, चूना पत्थर, स्क्रैप धातु, तरल लोहा और अन्य घटक (ईंधन + ऑक्सीजन) भट्ठी में लोड किए जाते हैं। इस साइट के मुख्य खतरे: सिलिकेट युक्त धूल, धातु एरोसोल, गर्मी, ऊष्मीय विकिरण, तेज़ बूँदेंतापमान.
बोतलबंद विभाग- तैयार स्टील को करछुल में डालने और फिर उसे करछुल से सांचों में डालने का काम करता है। यहां, पिघलने के लिए करछुल तैयार करना, आग रोक ईंटों के साथ उनका अस्तर, स्टील के कुंड, सोपर्स, स्लैग कटोरे की तैयारी, सफाई और स्लैग प्राप्त करना किया जाता है।
इस क्षेत्र के खतरे: सिलिको खतरनाक धूल, धातु एरोसोल, उच्च तापमान, प्रकाश और थर्मल विकिरण, 89 डीबी तक शोर।
मिश्रण विभागब्लास्ट फर्नेस से प्राप्त तरल लोहे को प्राप्त करने और संग्रहीत करने का कार्य करता है, जिसे मिश्रण बैरल में डाला जाता है। आवश्यकतानुसार, बैरल से कच्चा लोहा कच्चा लोहा करछुल में डाला जाता है और स्टील-गलाने वाली भट्टियों में ईंधन भरने के लिए एक इलेक्ट्रिक लोकोमोटिव द्वारा भट्ठी विभाग को खिलाया जाता है। खतरे: धातु एरोसोल, उच्च तापमान, थर्मल विकिरण, शोर।
चार्ज यार्ड स्क्रैप धातु और थोक उत्पादन घटकों के भंडारण के लिए है। खतरे: शोर, खतरनाक धूल।
यौगिक तैयारी विभागस्टील डालने के लिए रचनाओं की तैयारी में लगा हुआ है। खतरे: सिलिको खतरनाक धूल, धातु एरोसोल, उच्च तापमान, तापमान में उतार-चढ़ाव।
कार्यशाला में कर्मचारियों की संख्या: 800, जिनमें से:
इस्पातकर्मी और सहायक - 130 लोग।
डालने वाले और करछुल - 95 लोग।
क्रेन ऑपरेटर - 163 लोग।
अपवर्तक - 50 लोग।
ताला बनाने वाले - 69 लोग।
इलेक्ट्रीशियन - 36 लोग।
गैस वेल्डर - 34 लोग।
रचनाएँ तैयार करने वाले - 38 लोग।
अन्य - 161 लोग।
इंजीनियर - 50 लोग
इनमें से 65 महिलाएं हैं।
16 00 से काम - 145 लोग, रात की पाली में - 145 लोग।
तालिका नंबर एक
अवलोकन समूहों द्वारा कर्मचारियों का वितरण
|
कर्मचारियों की संख्या |
पहला समूह - व्यावहारिक रूप से स्वस्थ |
दूसरा समूह - पेशे से खतरा |
दूसरा बी समूह - बीमारियों से खतरा |
डीएन |
35 समूह ChDB |
स्वास्थ्य केंद्र खुले चूल्हे की दुकान काम करती है चौबीस घंटे। स्वास्थ्य केंद्र की स्थिति: वरिष्ठ पैरामेडिक, ड्यूटी पर 3 पैरामेडिक्स, 1 नर्स। स्वास्थ्य केंद्र खुली चूल्हा दुकान के प्रशासनिक भवन की पहली मंजिल पर स्थित है, जिसका क्षेत्रफल 122 वर्ग मीटर है 2 .
निम्नलिखित अलमारियाँ हैं:
स्वागत कार्यालय - 13 मी 2 , उपचार कक्ष - 13 मी 2 , ड्रेसिंग रूम - 13 मी 2 , मालिश कक्ष 18 मी 2 , कार्यालय एफ.टी.एल. - 18 मी 2 , डॉक्टर का कार्यालय 16 मी 2, घरेलू 3 मी 2, बाथरूम - 3 मी 2।
फिजियोथेरेपी कक्ष निम्नलिखित उपकरणों से सुसज्जित है: यूएफओ ट्यूब; यूजीएन-1 स्थिर पारा-क्वार्ट्ज विकिरणक; यूएफओ पोर्टेबल; यूएचएफ-66; इस्क्रा-1; अल्ट्रासोनिक इनहेलर "वोल्कन-1" 4 मैकेनोथेरेपी टेबल; वैक्यूम मसाजर. भंडारड्रेसिंग, शराब, आपातकालीन सैनिटरी बैग, एंटी-शॉक पैक, कृत्रिम श्वसन उपकरण, ऑक्सीजन तकिए, स्प्लिंट का सेट, गैस्ट्रिक लैवेज ट्यूब, उल्टी इकट्ठा करने के लिए पर्याप्त बाँझ बर्तन, स्ट्रेचर के साथ; ब्रेथ एनालाइजर, दवाइयों के भंडारण के लिए रेफ्रिजरेटर, मैनिपुलेशन टेबल, सोफे, केंद्रीकृत ऑक्सीजन आपूर्ति, स्टीम स्टरलाइजर GP-10- 1 , एड्स की रोकथाम के लिए धन के एक सेट के साथ प्राथमिक चिकित्सा किट "एंटी एड्स"; उपलब्ध कराने के लिए टैबलेट और इंजेक्शन योग्य दवाओं का एक सेटमैं सहायता और एंटी-रिलैप्स उपचार; कीटाणुनाशक और डिटर्जेंट.
मैं रूसी संघ के स्वास्थ्य मंत्रालय के आदेशों के अनुसार काम करता हूं:
क्रमांक 408 दिनांक 07/12/89. देश में वायरल हेपेटाइटिस की घटनाओं को कम करने के उपायों पर बिंदु 3.1. एसपी 958-00
क्रमांक 720 दिनांक 07/31/78 सुधार पर चिकित्सा देखभालप्युलुलेंट सर्जिकल रोगों के साथ और उपायों को मजबूत करने और लड़ने के लिएअस्पताल में भर्ती होने के बाद 48 घंटे में सामने आने वाले संक्रमण।
वस्तुओं की नसबंदी पर ओएसटी 42-21-2-85 चिकित्सा प्रयोजन. रक्त की उपस्थिति के लिए उपकरणों की पूर्व-नसबंदी सफाई का गुणवत्ता नियंत्रण: डिटर्जेंट - फिनोलफथेलिन की उपस्थिति के लिए एज़ोपाइरम परीक्षण। 2.88 से.
देश में झूठे मामलों के विकास पर आदेश संख्या 254 दिनांक 09/03/91।
क्रमांक 28-6/13 दिनांक 05/08/88. एज़ोपाइरम का उपयोग करके चिकित्सा उपकरणों की पूर्व-नसबंदी सफाई का गुणवत्ता नियंत्रण।
बेहतर करने के लिएनिदान एवं रोकथाम संक्रामक रोगमैं निम्नलिखित नियमों द्वारा निर्देशित हूं।
आदेश क्रमांक 288 दिनांक 23/03/76. “अस्पतालों और शहद की स्वच्छता और महामारी विरोधी व्यवस्था पर। संस्थाएँ।"
क्रमांक 475 दिनांक 16.89 "तीव्र आंतों के संक्रमण की रोकथाम को और बेहतर बनाने के उपायों पर।"
क्रमांक 1089 दिनांक 13.08.86. "हेल्मिंथियासिस के खिलाफ लड़ाई को मजबूत करने पर"।
क्रमांक 139 दिनांक 02.03.89 "देश में टाइफाइड बुखार और पैराटाइफाइड बुखार की घटनाओं को कम करने के उपायों पर।"
क्रमांक 171 दिनांक 04/27/90। "महामारी विज्ञान निगरानी परमलेरिया।"
क्रमांक 342 दिनांक 28.11.98. "भविष्य के विषय मेंटाइफस की रोकथाम और पेडिक्युलोसिस के खिलाफ लड़ाई के उपायों को मजबूत करना और सुधारना।
क्रमांक 36 दिनांक 03.02.97. "डिप्थीरिया की रोकथाम के उपायों में सुधार पर"।
क्रमांक 174 दिनांक 05/17/99. "टेटनस रोकथाम"।
एसपी 3.1096-96 पशुचिकित्सक। नियम 13.3, 1103-96 "रेबीज की रोकथाम पर"।
नंबर 297 एम.जेड. आरएफ दिनांक 3.10.97 "रेबीज की रोकथाम की प्रक्रिया पर।"
क्रमांक 324 दिनांक 22.11.95. "तपेदिक विरोधी देखभाल के सुधार पर,यूएसएसआर के स्वास्थ्य मंत्रालय के निर्देश दिनांक 27.08.73।
क्रमांक 1142 "अनिवार्य व्यावसायिक परीक्षाओं की प्रक्रिया पर, तपेदिक से पीड़ित व्यक्तियों के कुछ व्यवसायों में काम में प्रवेश की प्रक्रिया पर।"
क्रमांक 286 दिनांक 7.12.93 दिशानिर्देश दिनांक 08.29.68 क्रमांक 06 19/15 "खुजली की रोकथाम पर।"
रूसी संघ के स्वास्थ्य मंत्रालय की संख्या 25 दिनांक 27 जनवरी 1998 "इन्फ्लूएंजा और अन्य ए.आर.वी.आई. को रोकने के उपायों को मजबूत करने पर"
क्रमांक 170 दिनांक 16.08.94 "एड्स की रोकथाम पर"।
क्रमांक 295 दिनांक 05/30/95. “वी.आई.सी.एच. की रोकथाम और उपचार में सुधार के उपायों पर।” रूसी संघ में संक्रमण, वी.आई.सी.एच. के लिए अनिवार्य परीक्षा आयोजित करने के नियमों के लागू होने पर। संक्रमण।"
29 सितंबर 1989 के आदेश संख्या 616 "प्री-शिफ्ट मेडिकल परीक्षाओं पर।"
क्रमांक 198/64 दिनांक 31.03.89. संयंत्र और शहर के स्वास्थ्य विभाग के लिए संयुक्त आदेश "पूर्व-शिफ्ट और पूर्व-यात्रा निरीक्षण आयोजित करने पर।"
क्रमांक 141 दिनांक 9 मई 1990 "टिक-जनित एन्सेफलाइटिस की रोकथाम के लिए उपायों में सुधार पर।"
क्रमांक 229 "पेशेवर टीकाकरण के राष्ट्रीय कैलेंडर पर"
क्रमांक 202 दिनांक 9.03. 78. "तपेदिक के खिलाफ पेशेवर टीकाकरण के लिए निर्देशों के अनुमोदन पर।"
क्रमांक 90,409 प्रोफेसर के लिए आदेश। संकीर्ण विशेषज्ञों की भागीदारी के साथ परीक्षाएँ।
№330 दिनांक 11/12/97 एन.एल.एस. प्राप्त करने की जिम्मेदारी। और उनके अनुयायी. दवा लेखांकन का संगठन.
संख्या 328 दिनांक 08/23/95 "विषय और मात्रात्मक लेखांकन के अधीन दवाओं पर"
संख्या 130 परिशिष्ट संख्या 6 23.0694 “चिकित्सा सहायक के स्वास्थ्य केंद्र पर विनियम।
1.03 से नौकरी का विवरण। OAO MMK और A.G के यूआई के अनुसार 99 मैग्नीटोगोर्स्क, प्रमुख द्वारा अनुमोदित। डॉक्टर "एमएमके की चिकित्सा इकाई के स्वास्थ्य केंद्रों के कर्मचारियों के कार्यात्मक कर्तव्यों पर"।जिसके साथ आपको चाहिए:
रोगी और चिकित्सा कर्मियों के लिए स्वच्छता-स्वच्छता और महामारी-रोधी नियमों, सड़न रोकनेवाला, उचित भंडारण और प्रसंस्करण, स्टरलाइज़ और चिकित्सा उत्पादों का उपयोग करने के नियमों का पालन करें।
मैं अपने काम को कार्य की गुणवत्ता के मानदंडों के अनुसार तर्कसंगत रूप से व्यवस्थित करता हूं। मैं व्यक्तिगत स्वच्छता के नियमों का पालन करता हूं। मैं चौग़ा पहनकर काम करता हूँ: एक साफ़ ड्रेसिंग गाउन, टोपी, हटाने योग्य जूते। मैं उपकरणों को संसाधित करते समय सावधानियों का पालन करता हूं: तेज वस्तुओं को सावधानी से संभालना, चश्मा, एक मुखौटा, पर्याप्त मोटाई के लेटेक्स दस्ताने, एक जलरोधी एप्रन का उपयोग करना, जेवेल सॉलिडा के 0.2% समाधान में एक कीटाणुनाशक समाधान में कीटाणुशोधन से पहले ब्रश और एक कपास-धुंध झाड़ू के साथ उपकरणों से विदेशी कार्बनिक और अकार्बनिक पदार्थों को हटा देना। वी.बी.आई. के स्थानांतरण की जोखिम श्रेणियों के अनुसार वस्तुओं के वर्गीकरण के अनुसार कीटाणुशोधन किया जाता है।
कीटाणुशोधन जेवेल सॉलिड के घोल में किया जाता है। जेवेल सॉलिड टैबलेट को पानी में घोलकर इनेमल, कांच या प्लास्टिक के कंटेनरों में कार्यशील घोल तैयार किया जाता है। जेवेल सॉलिड का 0.1% घोल 10 में 7 गोलियों को घोलकर प्राप्त किया जाता हैलीटर पानी। जेवेल सॉलिड का 02% घोल - जब 14 गोलियां 10 लीटर पानी में घोली जाती हैं।
जे.एस. का 0.06% समाधान जब 4 गोलियाँ 10 लीटर पानी में घोलें
संक्षारण प्रतिरोधी सामग्री, कांच, रबर, प्लास्टिक (पिपेट, जांच, दस्ताने, व्यंजन, बीकर, ट्यूब) से बने चिकित्सा उत्पादों को पूर्ण विसर्जन के साथ एक घंटे के लिए जेवेल सॉलिड के 0.1% समाधान में कीटाणुरहित किया जाता है। रक्त से दूषित डिस्पोजेबल सिरिंजों और उपकरणों को पूर्ण विसर्जन के समय जेवेल सॉलिड के 0.2% घोल में कीटाणुरहित किया जाता है, सभी चैनलों को भर दिया जाता है, एक घंटे के लिए शीर्ष पर लोड डाल दिया जाता है। सीरिंज का निपटान करें. लिनेन, ड्रेसिंग रक्त से दूषित 0.2% - एक घंटे के भीतर। कमरे, सोफे, टेबल की सतहों को जेवेल सॉलिडा के 0.06% घोल से उपचारित किया जाता है। एक घंटे तक एक्सपोजर. जेवेल सॉलिड के जलीय घोल की शेल्फ लाइफ 72 घंटे है। फिर उपकरण को बहते पानी से तब तक धोया जाता है जब तक कि कीटाणुनाशक पूरी तरह से निकल न जाए।
उपकरणों का पूर्व-नसबंदी प्रसंस्करण 15 मिनट के लिए 50 डिग्री तक गर्म किए गए धुलाई समाधान में उपकरण को पूर्ण विसर्जन के साथ भिगोकर किया जाता है। हम औजारों को रफ़ या कॉटन-गॉज स्वाब से धोने वाले घोल में धोते हैं। हम धुलाई समाधान तैयार करते हैं: 5.0 डिटर्जेंट: लोटस, एस्ट्रा, आइना, प्रोग्रेस, मारीचका, ज़िफा और पेरिहाइड्रोल का 17.0 -33% समाधान; 1 लीटर तक पानी डालें। हम उपयोग करते हैं धोने का घोलदिन के दौरान।
10 मिनट तक डिटर्जेंट के अवशेष निकलने तक औजारों को बहते पानी से धोएं।
आसुत जल से 2-3 बार धोकर सुखा लें।
आदेश 254 के अनुसार "देश में एक धोखेबाज मामले के विकास पर", प्रसंस्करण की गुणवत्ता का आत्म-नियंत्रण प्रतिदिन 1% या 3 उत्पादों के कवरेज के साथ किया जाता है, अवशिष्ट या गुप्त रक्त के लिए, एक एज़ोपाइरम परीक्षण। 3% समाधान एच के साथ एज़ोपाइरम 2 ओ 2 1:1 के अनुपात में एक पिपेट के साथ परीक्षण उत्पादों पर लागू किया जाता है। रक्त के निशान की उपस्थिति में, दूषित क्षेत्र के साथ अभिकर्मक के संपर्क के तुरंत बाद या 1 मिनट के भीतर, एक रंग दिखाई देता है, शुरू में बैंगनी, फिर जल्दी से, कुछ सेकंड के भीतर गुलाबी-बकाइन या भूरे रंग में बदल जाता है। 1 मिनट के बाद होने वाले दाग को ध्यान में नहीं रखा जाता है।
डिटर्जेंट के अवशेषों की जांच फिनोलफथेलिन के 1% अल्कोहल समाधान से की जाती है। डिटर्जेंट की उपस्थिति में, फिनोलफथेलिन का स्पष्ट घोल गुलाबी बैंगनी रंग का होगा। परिणाम पूर्व-नसबंदी उपचार की गुणवत्ता के रजिस्टर में दर्ज किए जाते हैं। शहद। दस्तावेज़ीकरण एफ संख्या 366-4, एमएचएसयूएसएसआर 4.10.80 द्वारा अनुमोदित। आदेश संख्या 1030.
हम भाप आटोक्लेव GK10-1 में नसबंदी करते हैं। सभी उत्पादों को 2 वायुमंडल के दबाव, 132°20 मिनट के तापमान पर ऑटोक्लेव किया जाता है
ड्रेसिंग सामग्री, उपचार कक्ष, नेत्र तालिका और स्पैटुला के लिए जेब के रूप में 2-परत केलिको पैकेजिंग।
शेल्फ जीवन 3 दिन.
हम थर्मो-टेम्पोरल पेपर संकेतकों के साथ नसबंदी की गुणवत्ता को नियंत्रित करते हैं, संकेतक प्राप्त होने पर स्वास्थ्य केंद्र के प्रमुख द्वारा किए गए मानक की तुलना करते हैं। परिणाम स्टीम स्टरलाइज़र की लॉगबुक में नोट किए गए हैं।
रासायनिक विधि द्वारा हम ट्यूबों को 6% हाइड्रोजन पेरोक्साइड घोल में 18° के तापमान पर 6 घंटे तक पूर्ण विसर्जन के साथ स्टरलाइज़ करते हैं। स्टरलाइज़ेशन के बाद, 10 मिनट तक हाइड्रोजन पेरोक्साइड घोल पूरी तरह से निकल जाने तक बहते पानी से कुल्ला करें। फिर 2-3 मिनट के लिए आसुत जल से धो लें। सुखाकर 3 दिनों के लिए रोगाणुरहित डिब्बे में रखें।
बाँझ सामग्री का नमूना बाँझ चिमटी, संदंश के साथ किया जाता है, जो सूखे, बाँझ रूप में संग्रहीत होते हैं।
वर्तमान कीटाणुशोधन क्रम संख्या 288 के अनुसार दिन में 3 बार जेवेल सॉलिडा के 0.06% समाधान के साथ ड्रेसिंग और प्रक्रियात्मक कमरे में विकिरण के फार्मूले के आधार पर 25 मिनट के लिए एक जीवाणुनाशक दीपक के साथ विकिरण के साथ किया जाता है। उपचार कक्ष का क्षेत्रफल 46 मी 3 और एक ड्रेसिंग रूम 45 मीटर 3।
46 मीटर 3 * 45 मीटर 3/60 = 25 मिनट
वरिष्ठ पैरामेडिक के शेड्यूल के अनुसार सप्ताह में एक बार सामान्य सफाई की जाती है। क्लोरैमाइन के 5% घोल या जेवेल सॉलिडा के 0.2% घोल से कीटाणुशोधन। एक्सपोज़र 1 घंटा. दीवारों, छत, घरेलू सामानों को 0.5% वॉशिंग घोल से धोकर संसाधित किया जाता है। साफ पानी से धो लें. हम 25 मिनट के लिए जीवाणुनाशक दीपक से विकिरण करते हैं।
इंस्ट्रुमेंटेशन प्रोसेसिंग का गुणवत्ता नियंत्रण एज़ो पायरावा, फिनोलफथेलिन नमूने, थर्मो-टेम्पोरल संकेतकों द्वारा किया जाता है, नियंत्रण के परिणाम उपयुक्त पत्रिकाओं में दर्ज किए जाते हैं, प्रत्येक पाली में वरिष्ठ पैरामेडिक द्वारा जांच की जाती है।
त्रैमासिक, स्वास्थ्य केंद्रों के प्रमुख ऑफ़सेट स्वीकार करते हैंविशेषता में पैरामेडिक्स में और san.epid के अनुसार। 5 बिंदु प्रणाली पर मोड के लिए, निरीक्षण की गरिमा के साथ निकास आयोगों का आयोजन करता है। एपिड मोड और विशेषज्ञतास्वास्थ्य केंद्र के लिए टिप्पणियों और सुझावों की पत्रिका में 5-बिंदु प्रणाली पर सर्वेक्षण के परिणामों के पंजीकरण के साथ स्वास्थ्य केंद्र की श्रम गतिविधि। दूसरे प्रस्थान के दौरान, आयोग पिछले प्रस्थान के दौरान दी गई सिफारिशों के कार्यान्वयन की जाँच करता है। जाँच के परिणामों पर रिपोर्ट में चर्चा की जाती है; परिणामों को संक्षेप में प्रस्तुत करें, पहचानी गई कमियों को दूर करने के लिए एक कार्य योजना की रूपरेखा तैयार करें। हर वर्ष एस/प्वाइंट के कार्य की जांच डॉक्टर एस.ई.एस. द्वारा की जाती है। स्वच्छता महामारी के नियंत्रण के साथ. सत्यापन अधिनियम तैयार करने के साथ शासन, अधिनियम की एक प्रति मुख्य चिकित्सक को हस्तांतरित की जाती है, उचित निष्कर्ष निकाला जाता है।
कार्यस्थल पर मैं संक्रमण के प्रति सावधानी बरतता हूं। मैं इन्फ्लूएंजा, डिप्थीरिया, टेटनस, बी हेपेटाइटिस के खिलाफ निवारक टीकाकरण करता हूं। मैं रोगी के साथ किसी भी संपर्क से पहले और बाद में अपने हाथ धोता हूं।
मैं सभी रोगियों के रक्त और तरल स्राव को संभावित रूप से संक्रामक मानता हूं और उनके साथ केवल दस्ताने पहनकर काम करता हूं।
मैं मौजूदा आदेशों और सिफारिशों के अनुसार इंजेक्शन, ड्रेसिंग और अपशिष्ट पदार्थों का निपटान करता हूं। मैं अपने चेहरे पर रक्त और तरल स्राव के संभावित छींटों को रोकने के लिए आंखों की सुरक्षा - चश्मे और मास्क का उपयोग करता हूं। मैं शरीर को रक्त या तरल स्राव के संभावित छींटों से बचाने के लिए वाटरप्रूफ एप्रन का उपयोग करता हूं। संक्रमण का सबसे वास्तविक खतरा तब होता है जब दस्ताने फटे और छिद्रित होते हैं, जिससे त्वचा पर दूषित सामग्री का संपर्क हो सकता है। एचआईवी संक्रमण की रोकथाम के लिए प्राथमिक चिकित्सा किट की संरचना: 5% आयोडीन घोल, उंगलियां, दस्ताने, जीवाणुनाशक चिपकने वाला प्लास्टर, 0.05% पोटेशियम परमैंगनेट घोल तैयार करने के लिए सूखा नमूना, चश्मा, 70 ° अल्कोहल, 1% क्लोरैमाइन घोल, 20% सल्फासिल-सोडियम घोल- आंखों में डालने की बूंदें।
यदि रोगी का स्राव या रक्त त्वचा के संपर्क में आता है, तो इसे 70° अल्कोहल से उपचारित करें, इसे साबुन और पानी से धोएं, और 70° अल्कोहल से इसे फिर से कीटाणुरहित करें। 0.05% पोटेशियम परमैंगनेट समाधान के साथ श्लेष्म झिल्ली का उपचार करें; 70° अल्कोहल से मुंह, गला धोएं। रगड़ो मत. इंजेक्शन और कटौती के मामले में, घाव से रक्त को 1% क्लोरैमाइन समाधान के साथ निचोड़ें, फिर 70 ° अल्कोहल के साथ और घाव को 5% आयोडीन के साथ इलाज करें, इसे जीवाणुनाशक चिपकने वाले प्लास्टर से सील करें, उंगलियों पर लगाएं। एंटी-एड्स जर्नल में उस तारीख को दर्शाते हुए एक प्रविष्टि बनाएं जब किसी और के रक्त के साथ संपर्क हुआ, पूरा नाम। जिन व्यक्तियों से संपर्क हुआ। चहेरा रंगाई।
के साथ मदद तीव्रगाहिता संबंधी सदमायथाशीघ्र क्रियान्वित किया जाना चाहिए। स्वास्थ्य केंद्र में आपातकालीन देखभाल के लिए आवश्यक दवाओं और उपकरणों का एक शॉक-रोधी सेट उपलब्ध है: एड्रेनालाईन समाधान 0.1% amp में। नंबर 10, मेज़टन 1%, नॉरपेनेफ्रिन- 0,2 % -10 एम्प्स, सुप्रास्टिन 2% -10 एम्प्स, तवेगिल 0.1% -10 एम्प्स, आईवी के लिए प्रेडनिसोलोन घोल 5 मिली - 10 एम्प्स, एमिनोफिलिन 2.4% - 10 मिली - 10 एम्प्स, कॉर्ग्लिकॉन घोल - एम्पौल्स में 0.06%, सोडियम क्लोराइड घोल 0.85% - 10 एम्प्स, ग्लूकोज समाधान amp में 40%। नंबर 20, घोल "क्लोसोल", मुंह से सांस लेने के लिए वायु वाहिनीमुंह में, एक कृत्रिम श्वसन उपकरण, एक डिस्पोजेबल बाँझ अंतःशिरा जलसेक प्रणाली - 2 पीसी।, बाँझ सीरिंज (20,10.5, 2 और 1 मिली), उनके लिए सुई, रबर टूर्निकेट, एथिल अल्कोहल70° - 100 मिली., माउथ एक्सपेंडर, जीभ होल्डर - 1 पीसी., बलगम हटाने के लिए गॉज स्वैब, मेटल स्वैब होल्डर - 1 पीसी., स्केलपेल, बाँझ कैंची, ऑक्सीजन कुशन।
यदि किसी मरीज को एनाफिलेक्टिक शॉक का संदेह है, तो ड्यूटी पर मौजूद कर्मचारियों के माध्यम से डॉक्टर को बुलाना जरूरी है। दवा देना तुरंत बंद कर दें, रोगी को सोफे पर लिटा दें (पैरों के नीचे सिर): सिर को बगल की ओर मोड़ें, धक्का दें नीचला जबड़ा, डेन्चर (यदि कोई हो) हटा दें। एस/सी के मामले मेंएलर्जेन इंजेक्शन, इंजेक्शन स्थल के ऊपर एक टूर्निकेट लगाएं (25 मिनट के लिए)। इंजेक्शन स्थल पर 0.1% एड्रेनालाईन घोल के 0.3-0.5 मिली को 5 मिली सेलाइन के साथ छिड़कें। समाधान। इंजेक्शन वाली जगह पर 10-15 मिनट के लिए ठंडे पानी के साथ हीटिंग पैड लगाएं। 0.3 मिलीलीटर 0.1% एड्रेनालाईन घोल को टूर्निकेट से मुक्त अंग में इंजेक्ट करें। एलर्जेन के अंतःशिरा प्रशासन के साथ, हम तुरंत प्रशासन बंद कर देते हैं और एक अन्य सिरिंज के साथ इस सुई में 9.0 फिजिकल सेलाइन के साथ 0.15-0.5 एड्रेनालाईन 0.1% इंजेक्ट करते हैं। समाधान, सुप्रास्टिन या डिपेनहाइड्रामाइन के साथ। हम रक्तचाप मापते हैं, पीएस . हम नलिका के माध्यम से ऑक्सीजन देते हैं। यदि रक्तचाप स्थिर नहीं होता है, तो हम तत्काल नॉरपेनेफ्रिन के साथ "क्लोसोल" का अंतःशिरा ड्रिप प्रशासन शुरू करते हैं। ग्लूकोकार्टिकोस्टेरॉइड दवाओं को अंतःशिरा रूप से प्रशासित किया जाता है: प्रेडनिसोलोन 60-120 मिलीग्राम, डेक्सामेथासोन -8-16 मिलीग्राम, या हाइड्रोकार्टिसोन 125-250 मिलीग्राम। तवेगिल के 0.1% घोल के 2 मिली या सुप्रास्टिन के 2% घोल के 2 मिली को इंट्रामस्क्युलर रूप से इंजेक्ट किया जाता है। शिराओं में/ब्रोंकोस्पज़म के साथयूफिलिन के 2.4% घोल के 10 मिलीलीटर को भौतिक में इंजेक्ट किया जाता है। समाधान। कार्डियक ग्लाइकोसाइड्स - कॉर्ग्लिकॉन और श्वसन एनालेप्टिक्स का उपयोग संकेतों के अनुसार किया जाता है।
यदि आवश्यक हो, तो संचित रहस्य और उल्टी को श्वसन पथ से बाहर निकाला जाता है, और ऑक्सीजन थेरेपी शुरू की जाती है। कार्डियक अरेस्ट और सांस लेने की स्थिति में, हम कर्मचारियों के माध्यम से पुनर्वसन कक्ष को बुलाकर अप्रत्यक्ष हृदय मालिश और कृत्रिम श्वसन करते हैं। रोगी वाहन. हम स्ट्रेचर पर अस्पताल में भर्ती हैं।
दर्दनाक सदमा- भारी जेट सामान्य स्थितिजीव जो विकसित होता हैचोट लगने के तुरंत बाद, ऊतक छिड़काव में तेज कमी की विशेषता होती है, जो पर्याप्त उपचार के बिना, कोशिकाओं की सामान्यीकृत शिथिलता और मृत्यु की ओर ले जाती है। सदमे के मुख्य लक्षण: त्वचा - ठंडी, पीली, नम; "सफ़ेद धब्बा" का लक्षण - संपीड़न के बाद त्वचा की केशिकाओं के भरने में देरी (2 सेकंड से अधिक), क्षिप्रहृदयता, पहले उत्तेजना, फिर सुस्ती, सिस्टोलिक रक्तचाप में 100 मिमी एचजी से कम कमी, नाड़ी दबाव में 20 मिमी एचजी से कम कमी, डायरिया में कमी। मरीज की जांच करने के बाद पुनर्जीवन टीम को बुलाएं। श्वसन संबंधी विकारों के मामले में, वायुमार्ग बलगम, रक्त और उल्टी से मुक्त हो जाते हैं।
श्वसन पथ की चालकता में सुधार करने के लिए, रोगी के सिर को जितना संभव हो उतना पीछे फेंक दिया जाता है, ठोड़ी को ऊपर उठाया जाता है और निचले जबड़े को आगे लाया जाता है। रोगी का मुंह खोलने के बाद, उन्हें यकीन हो गया कि मौखिक गुहा में कोई भोजन द्रव्यमान या विदेशी वस्तुएं नहीं हैं। यदि हैं तो उन्हें रुमाल के माध्यम से हटा दिया जाता है। हम एक एंडोट्रैचियल ट्यूब डालते हैं, इसके सिरे को श्वासनली में 5-7 सेमी आगे बढ़ाते हैं। यह सुनिश्चित करने के बाद कि ट्यूब सही स्थिति में है, हम इसे रोगी के सिर पर लगाते हैं और अंबु बैग का उपयोग करके फेफड़ों का कृत्रिम वेंटिलेशन शुरू करते हैं।
हम खून बहना बंद कर देते हैं. बाहरी रक्तस्राव के साथ, घाव को पैक करके, दबाव पट्टी लगाकर, या रक्तस्राव वाहिका पर क्लैंप लगाकर, साथ ही घाव के बाहर दबाकर इसे रोका जाता है। धमनी रक्तस्राव के मामले में, हम एक टूर्निकेट लगाते हैं, जो इसकी स्थापना के समय का संकेत देता है। हम घाव के किनारों को 5% आयोडीन घोल से उपचारित करते हैं। हम एक सड़न रोकनेवाला पट्टी लगाते हैं
2. हम डरते हैं. दर्द होने पर एनलगिन 50% - 2.4 मिली, बरालगिन, ट्रामल।
3. फ्रैक्चर की स्थिति में हम अंगों को स्थिर कर देते हैं।
4. हम गहन जलसेक-आधान चिकित्सा करते हैं। क्रिस्टलॉइड समाधान (5% ग्लूकोज समाधान 400, इलेक्ट्रोलाइट मिश्रण जैसे रिंगर का समाधान, रिंगर-लॉक - 800), कोलाइडल समाधान - पॉलीग्लुसीन, रिओपोलीग्लुकिन, 5 मिनट के बाद 15-25 मिलीलीटर के 3 चरणों में संगतता परीक्षण करते समय। हम कॉर्टिकोस्टेरॉइड दवाएं पेश करते हैं: प्रेडनिसोलोन, हाइड्रोकार्टिसोन, डेक्सामेथासोन;एंटीहिस्टामाइन (सुप्रास्टिन, डिपेनहाइड्रामाइन)। जब दबाव गिरता है, तो एड्रेनालाईन इंजेक्ट किया जाता है, जिसे 200-500 मिलीलीटर तरल में पतला किया जाता है।
सदमे की स्थिति में रोगी का परिवहन स्ट्रेचर के ऊंचे पैर वाले सिरे के साथ महत्वपूर्ण कार्यों के नियंत्रण में किया जाता है। अनिश्चित रक्तचाप के लिए, दो शिराओं में बोलस डालेंएक में - क्रिस्टलॉयड समाधान, दूसरे में - पॉलीग्लुसीन।
के लिए उच्च रक्तचाप से ग्रस्त संकटलक्षणों की एक त्रय विशेषता है: अपेक्षाकृत अचानक शुरुआत, रक्तचाप में व्यक्तिगत रूप से उच्च वृद्धि, शिकायतों की उपस्थितिहृदय, मस्तिष्क (सेरेब्रो) और सामान्य वनस्पति चरित्र। जांच के बाद, संदेह के साथ: तीव्र रोधगलन, रक्तस्रावी स्ट्रोक, ऐंठन के संकट और फुफ्फुसीय एडिमा के साथ, नाक से खून बहने के साथ, रक्तचाप में व्यक्तिगत रूप से "परिचित" आंकड़ों में तेजी से कमी की आवश्यकता होती है, यदि वे ज्ञात नहीं हैं, तो 160/90 मिमी एचजी तक। प्रति 9 मिली घोल में धीरे-धीरे क्लोनिडीन 1 मिली 0.01% घोल डालनासोडियम क्लोराइड रक्तचाप के नियंत्रण में यदि दबाव कम न हो तो हम लेसिक्स 2 मिली/मीटर, डायजेपाम 2 मिली/मीटर करते हैं। दिल में दर्द के लिए, हम नाइट्रोग्लिसरीन को सूक्ष्म रूप से देते हैं, हम फेंटेनल 1 मिलीलीटर 0.005% घोल को ड्रॉपरिडोल 1 मिलीलीटर IV के साथ पतला करते हैं। आक्षेप के साथ - सोडियम हाइड्रोक्सीब्यूटाइरेट 10-20 मिली 20% IV बहुत धीरे-धीरे, लैसिक्स। जटिल संकट वाले सभी रोगियों को अस्पताल में भर्ती किया जाता है (हृदय विफलता, हृदय अतालता के साथ, मस्तिष्क परिसंचरण, साथ संवहनी जटिलताएँ, नाक से खून आना, आंखों में रक्तस्राव)। उच्च रक्तचाप संकट से राहत और रोगी की स्थिर स्थिति के मामले में, उसे 3 घंटे के बाद रक्तचाप को बार-बार मापकर काम पर छोड़ा जा सकता है।
शरीर में इंसुलिन की कमी से डायबिटिक कोमा (हाइपरग्लाइसेमिक कोमा) हो सकता है। धीरे-धीरे विकसित होता है। इसके प्रकट होने से पहले अस्वस्थता, भूख न लगना, सिर दर्द. हाइपरग्लेसेमिक कोमा के साथ, रोगी साष्टांग प्रणाम की स्थिति में होता है, चेतना काली पड़ जाती है, त्वचा का रंग पीला पड़ जाता है, श्लेष्मा झिल्ली और त्वचा का सूखापन हो जाता है, कुसमौल श्वास - सांस की तेज गहराई और श्वसन दर में कमी के साथ। साँस छोड़ने वाली हवा से एसीटोन की गंध आती है। नाड़ी कमजोर है, रक्तचाप 70-80 मिमी एचजी (सिस्टोलिक) कम हो जाता है। पतन, उल्टी, पेट दर्द। तापमान सामान्य है. रक्त में शर्करा की उच्च सांद्रता (27-30 mmol/l) होती है। आपातकालीन देखभाल: 40 इकाइयों में / में इंजेक्ट किया गया। 20 मिमी 5% ग्लूकोज समाधान के साथ इंसुलिन। मरीज को आगे के इलाज के लिए अस्पताल में भर्ती कराया गया है।
मधुमेह के रोगियों में बहुत अधिक इंसुलिन के इंजेक्शन के बाद हाइपोग्लाइसेमिक कोमा होता है।
हाइपोग्लाइसेमिक कोमा तीव्र रूप से विकसित होता है। उत्तेजना, चेतना की हानि, प्रलाप, आक्षेप, त्वचा की नमी में वृद्धि, हाइपरमिया है। श्वसन में बदलाव नहीं होता है, नाड़ी तेज हो जाती है, अक्सर अतालतापूर्ण। बीपी कम हो गया है. नेत्रगोलक का स्वर सामान्य है, पुतलियाँ फैली हुई हैं। रक्त शर्करा 3mmol/l और नीचे। कोमा के समान विकास के साथ, चेतना की हानि भूख, कमजोरी, पसीना, चक्कर आना, उनींदापन, तचीकार्डिया, ऐंठन वाली मांसपेशियों में मरोड़, क्षणिक भाषण विकार, पेरेस्टेसिया और पैरेसिस की उपस्थिति से पहले होती है। तत्काल देखभाल। 6.8 यूनिट इंसुलिन के साथ 40% ग्लूकोज घोल के 20-40 मिलीलीटर को नस में इंजेक्ट करें। हाइपो कंडीशन में गर्म चाय के साथ चीनी के 4-6 टुकड़े। गंभीर मामलों में, हम एड्रेनालाईन के समाधान का 0.3-0.1% / मी पेश करते हैं। गंभीर हाइपोग्लाइसेमिक कोमा में, चिकित्सीय विभाग में आपातकालीन अस्पताल में भर्ती होने का संकेत दिया जाता है।
द्रव्यमान के मामले में विषाक्त भोजन: ऐसे उत्पाद के व्यापार पर रोक लगाना जिसके बारे में संदेह हो इस मामले मेंजहर देना, इसका वजन करना, एक अधिनियम तैयार करना। रिपोर्ट प्रमुख. चिकित्सा इकाई के डॉक्टर को घटना के बारे में बताएं और सलाहकारों के साथ बाँझ किट के साथ विशेष एम्बुलेंस टीमों द्वारा सहायता के संगठन का अनुरोध करें।
महामारी की रिपोर्ट करें. एसईएस विभाग, प्रमुख चिकित्सक एसईएस टैंक। प्रयोगशाला. साथ ही, दुकान के मुखिया को फोन करें और श्रमिकों के बीच व्याख्यात्मक कार्य के साथ, घबराहट से बचने और व्यक्तिगत सुरक्षा उपाय करने के साथ पीड़ितों की पहचान करने के लिए काम आयोजित करने का आदेश मांगें। प्रपत्र के अनुसार पीड़ितों की सूची बनायें। कार्यकर्ताओं की मदद से, कार्यशाला में वर्तमान कीटाणुशोधन का आयोजन करें, पानी की आपूर्ति के सिंक का उपयोग न करें, निर्देशों के अनुसार कपड़े पहनें। खाद्य विषाक्तता के मामले में, बेकिंग सोडा के 2% समाधान के साथ पेट धोते समय - धोने को साफ करने के लिए। उल्टी को बैक्टीरियोलॉजिकल के लिए लिया जाता हैढक्कन से कसकर बंद रोगाणुरहित बर्तनों में अध्ययन करें। संलग्न दस्तावेज़ संलग्न है, जो इंगित करता है: पूरा नाम, आयु, रोगी का निदान, सामग्री लेने की तिथि, सामग्री की प्रकृति, शहद का उपनाम। कार्यकर्ता.
रोगी को आवश्यक शहद प्रदान करें। मध्यम गंभीरता के मामलों में सहायता औरअधिक वज़नदार - अंतःशिरा खारा समाधान, फेफड़ों में - अंदर खारा समाधान (रेजिड्रॉन, सिट्रोग्लुकोसलन)। सलाहकारों के आने पर, बुनियादी जानकारी प्रदान करें, पीड़ितों की सूची स्थानांतरित करें, अस्पताल को रेफरल जारी करें।
यदि किसी मरीज को मायोकार्डियल रोधगलन है (हृदय की मांसपेशियों के एक हिस्से का इस्केमिक नेक्रोसिस जिसमें संकुचन करने की क्षमता का नुकसान होता है। यह एक आपातकालीन स्थिति है जिसमें तत्काल अस्पताल में भर्ती होने की आवश्यकता होती है। पहले दो घंटों में मृत्यु दर अधिकतम होती है)। मैं पुनर्जीवन टीम को बुला रहा हूं। मैं एक सर्वेक्षण कर रहा हूँ. मैं रक्तचाप मापता हूं, पीएस , मैं ऑक्सीजन के साथ साँस लेता हूँ, मैं एस्पिरिन 0.25 अंदर देता हूँ, चबाता हूँ। सिस्टोलिक रक्तचाप 100 मिमी एचजी से अधिक होने पर। सूक्ष्म रूप से मैं 1 टन नाइट्रोग्लिसरीन देता हूं, 5 मिनट के बाद, यदि दर्द बंद नहीं हुआ है, तो मैं दोहराता हूं (रक्तचाप के नियंत्रण में)। यदि रक्तचाप 100 मिमी एचजी से कम है, तो हम डायजेपाम 1 मिली IV के साथ 50% - 4.0 एनलगिन करते हैं। अगर दर्द100 मिमी एचजी से अधिक सिस्टोलिक रक्तचाप पर नहीं रुका, हम फेंटेनल 0.005% 1 मिलीड्रॉपरिडोल 1 मिली IV के साथ तनुकरण में, और यदि रक्तचाप 100 मिमी एचजी से कम है, तो हम फेंटेनल 1 मिली - 0.005% IV को ऑक्सीजन 1:1 के साथ इनहेलेशन नाइट्रस ऑक्साइड के तनुकरण में बनाते हैं। महत्वपूर्ण संकेतों के नियंत्रण में स्ट्रेचर पर परिवहन।
2001 में, मैंने निम्नलिखित कार्य किया:
4252 मरीजों को भर्ती किया गया आवश्यक परीक्षाएं, प्राथमिक चिकित्सा के प्रावधान के साथ 96 रोगियों को चिकित्सा संस्थानों में भेजा गया, जिनमें से के.एस.पी. - 15; कार्यशाला के प्रमुख से उन व्यक्तियों के बारे में जानकारी जो बाहर नहीं आएकाम करने के लिए।
श्रमिकों की 7,715 यात्रा-पूर्व चिकित्सा जांचें आयोजित की गईंरक्तचाप की माप के साथ, पीएस , शरीर का तापमान और मनोवैज्ञानिक परीक्षण। पेडिक्युलोसिस के लिए 460 लोगों की, एपिडर्मोफाइटिस के लिए 10 लोगों की जांच की गई।
34 माइक्रोट्रॉमा कर्मियों की स्वच्छता के साथ 780 कर्मियों का निरीक्षण किया।
बॉटलिंग बे की स्वच्छता और तकनीकी स्थिति, कार्यशाला के आसपास के क्षेत्र, वेंटिलेशन के संचालन, कार्यस्थलों की रोशनी, ड्राफ्ट की उपस्थिति, व्यक्तिगत सुरक्षा उपकरणों की उपस्थिति और उचित उपयोग, विशेष उपकरणों की उपस्थिति और स्थिति पर नियंत्रण किया गया। कपड़े, प्रोम की स्थिति. वायुमंडल। टी/बी के लिए इंजीनियर के साथ 11 अधिनियमों का मसौदा तैयार किया, 18 प्रस्ताव दिए, जिनमें से 16 पूरे हुए।
थर्मोमेट्री से पीने की व्यवस्था की स्वच्छता स्थिति की जाँच की गईपीने के पानी की जाँच की गई नमकीन घोल, गैस. पानी, चाय, पीने के स्थानों की रोशनी, मग की उपस्थिति, गिलास धोने के लिए उपकरणों की कार्यप्रणाली। उन्होंने शराब पीने की व्यवस्था के लिए जिम्मेदार व्यक्ति की उपस्थिति में 11 अधिनियम बनाए, 14 प्रस्ताव बनाए, जिनमें से 13 लागू किए गए।
निश्चित गरिमा. शॉवर और धुलाई सुविधाओं की स्थिति, कार्य
धुलाई और शॉवर की सुविधाएं, स्वच्छता उपकरणों का संचालन (वॉश बेसिन, शॉवर हेड, फ्लशिंग शौचालय), उपलब्धताऔर कीटाणुनाशक और डिटर्जेंट का उपयोगनिधि.
कीटाणुनाशक तैयार करने के नियमों का अनुपालन। आपूर्ति और निकास वेंटिलेशन और हीटिंग सिस्टम, शॉवर की रोशनी के संचालन को नियंत्रित किया।
स्पेशल की धुलाई व मरम्मत की योजना के क्रियान्वयन की जांच की. कपड़े। धुलाई मरम्मत विशिष्टता की गुणवत्ता। कपड़े। सुविधा कक्षों की स्थिति के लिए जिम्मेदार कार्यों के वितरक के साथ, शॉवर कक्षों के निरीक्षण के लिए 11 अधिनियम तैयार किए गए थे। दिए गए 15 प्रस्ताव जिन्हें लागू किया गया।
वर्कशॉप की कैंटीन का सर्वे कर 72 सुझाव दिए, जिन पर तुरंत अमल किया गया। भोजन कक्ष की जाँच करते समय, उसने खाना पकाने के लिए स्वच्छता नियमों के कार्यान्वयन की जाँच की,भंडारण, व्यापारखाद्य पदार्थ, कीटाणुनाशकों की उपलब्धता और डिटर्जेंट, तकनीकी और प्रशीतन उपकरणों का संचालन, रसोई और टेबलवेयर की स्थिति, इसके उपयोग और प्रसंस्करण के नियम, जाँच की गईकैंटीन के कर्मचारियों द्वारा व्यक्तिगत स्वच्छता के नियमों का अनुपालन, विशेष की उपलब्धता और स्थिति कपड़े। मैंने विवाह पत्रिका और स्वास्थ्य पत्रिका की जाँच की। सभी परीक्षा परिणाम कैंटीन के सैनिटरी जर्नल में नोट किए गए थे। व्यक्तिगत साक्षात्कार आयोजित किये गये।
वर्ष के दौरान, उसने अस्थायी रूप से 250 बीमार पत्ते पंजीकृत किएविकलांगता, पुनर्प्राप्ति और रोकथाम के बारे में व्यक्तिगत बातचीत के साथ यह रोग, एक स्वस्थ जीवन शैली के बारे में, यदि आवश्यक हो, फिजियोथेरेपी उपचार निर्धारित करें।
मासिक, त्रैमासिक और वार्षिक आधार पर, उन्होंने पेशे से अस्थायी विकलांगता की घटनाओं का विश्लेषण किया और पिछले वर्ष के साथ परिणामों की तुलना की। रुग्णता विश्लेषण के परिणामों को दुकान के डॉक्टर और दुकान प्रशासन के ध्यान में लाया जाता है।और घटनाओं को कम करने के लिए उपाय किए जा रहे हैं, मुद्दों का समाधान किया जा रहा हैशरद ऋतु-सर्दियों और गर्मियों की अवधि में काम के लिए कार्यस्थलों की तैयारी, पीने के शासन का अनुपालन, वेंटिलेशन सिस्टम और एयर कंडीशनर की समय पर मरम्मत, हीटिंग सिस्टम की समीक्षा और मरम्मत, कार्यस्थलों की पर्याप्त रोशनी और सुरक्षा। मनोरंजन, औषधालयों और रिसॉर्ट्स में श्रमिकों का सुधार।
रोगों का शीघ्र पता लगाने के उद्देश्य से, विशेष रूप से व्यावसायिक रोगों में, साथ ही पेशेवर उपयुक्तता के मुद्दे को हल करने के लिए, क्रम संख्या 90 के अनुसार वार्षिक रूप से एक आवधिक चिकित्सा परीक्षा की जाती है।
आदेश संख्या 90 द्वारा व्यावसायिक परीक्षा
|
वर्ष |
विषयों की संख्या |
जांच किये गये लोगों की संख्या |
% कवरेज |
धमकी दी गई की पहचान की गई |
|||
|
मात्रा का पता चला. प्रोफेसर के साथ योगो पैथोलॉजी |
निगरानी में ले लिया गया है. |
अन्य बीमारियों से पता चला। |
निगरानी में ले लिया गया है. |
||||
|
2001 (रिपोर्टिंग) |
98,36 |
||||||
|
2000 |
92,03% |
||||||
पेशेवर जांच के बाद, दुकान के डॉक्टर के साथ मिलकर, उसने सिफारिशों के कार्यान्वयन को नियंत्रित किया, अतिरिक्त जांच के लिए जरूरतमंद लोगों को डायग्नोस्टिक सेंटर भेजा, साथ ही संकीर्ण विशेषज्ञों के साथ परामर्श के लिए भी भेजा। वर्कशॉप प्रशासन और वर्कशॉप डॉक्टर के साथ मिलकर समस्या का समाधान किया गया हैश्रमिकों के रोजगार पर, जिन्हें कुछ हानिकारक कामकाजी परिस्थितियों को सीमित करने की सिफारिश की जाती है।
2001 के लिए रुग्णता विश्लेषण
खुले चूल्हे की दुकान में 2000 की रुग्णता की तुलना में 2001 में रुग्णता के मामलों में 5% और विकलांगता के दिनों में 7% की कमी आई, जो कि विकलांगता के 584 मामले या प्रति 100 श्रमिकों पर 78.49, विकलांगता के 8889 दिन या प्रति 100 श्रमिकों पर 1194.75 थी। रुग्णता के मामले में पहले स्थान पर मशीनरी चालकों का कब्जा है - रुग्णता के 124 मामले
उनमें से:
उम्र के अनुसारवरिष्ठता के आधार पर
20 वर्ष तक - 5 लोग5 वर्ष तक - 47 लोग
20-30 वर्ष - 24 लोग5-15 वर्ष - 40 लोग
30-40 वर्ष - 50 लोग15-30 वर्ष - 32 लोग
40-50 वर्ष - 40 लोग30 या अधिक - 5 लोग
50 वर्ष और उससे अधिक - 40 लोग
कम कार्य अनुभव वाले 30 वर्ष से अधिक आयु के लोग अक्सर बीमार पड़ते हैं। श्रमिकों की इस श्रेणी में वृद्धि को गर्म दुकान में काम करने के लिए अनुकूलन अवधि की कठिनाइयों से समझाया जा सकता है, जहां अचानक तापमान परिवर्तन, विशेष रूप से सर्दियों में, ड्राफ्ट से प्रतिरक्षा में कमी आती है।
दूसरे स्थान पर ऑप रुग्णता का कब्जा इस्पातकर्मियों और सहायकों का है।- एन/एस के 83 मामले।
उनमें से:
उम्र के अनुसारवरिष्ठता के आधार पर
20 वर्ष तक की आयु - 4 लोग5 वर्ष तक - 35 लोग
20-30 वर्ष - 21 लोग5-15 वर्ष - 24 लोग
30-40 वर्ष - 30 लोग15-30 वर्ष - 24 लोग
40-50 वर्ष - 20 लोग
50 वर्ष और उससे अधिक - 8 लोग
तीसरे स्थान पर डालने वाले हैं- एन/एस के 51 मामले।
उनमें से:
उम्र के अनुसारवरिष्ठता के आधार पर
20 वर्ष तक की आयु - 8 लोग5 वर्ष तक - 8 लोग
20-30 वर्ष - 12 लोग5-15 वर्ष की आयु - 14 लोग
30-40 वर्ष - 6 लोग15-30 वर्ष - 24 लोग
40-50 वर्ष - 20 लोग30 या अधिक - 5 लोग
50 वर्ष और उससे अधिक - 5 लोग
अक्सर 15 वर्ष से अधिक के लंबे कार्य अनुभव वाले 40 वर्ष से अधिक आयु के लोग बीमार पड़ते हैं।
2001 में सभी प्रकार की चोटों में कमी आई। 2002 की कार्य योजना तैयार करते समय रुग्णता को ध्यान में रखते हुए श्रमिकों के स्वास्थ्य में सुधार के उपायों की रूपरेखा तैयार की गई। उन व्यवसायों (क्रेन ऑपरेटर, स्टीलवर्कर्स, कैस्टर) के साथ-साथ डीएन और जोखिम समूहों पर भी ध्यान देना आवश्यक है। कर्मचारियों के साथ व्यक्तिगत बातचीत की जाती है, जब बीमार छुट्टी जारी की जाती है, यदि आवश्यक हो, तो फिजियोथेरेपी कक्ष में उपचार पाठ्यक्रम निर्धारित किए जाते हैं, और स्वास्थ्य में सुधार किया जाता है। कार्यशाला के प्रशासन के साथ मिलकर, शरद ऋतु-सर्दियों और गर्मियों की अवधि में कार्यस्थलों को काम के लिए तैयार करने, पीने के शासन का पालन करने, वेंटिलेशन की समय पर मरम्मत पर मुद्दों का समाधान किया जाता है।प्रतिष्ठान और एयर कंडीशनर,दोहराव और हीटिंग सिस्टम की मरम्मत, पर्याप्त रोशनी और कार्यस्थलों की सुरक्षा।
स्वास्थ्य केंद्र के पैरामेडिक का मुख्य कार्य चिकित्सीय और निवारक उपाय करना, अस्पताल पूर्व चिकित्सा का प्रावधान करना हैआघात देखभाल, अचानक बीमारियाँ, व्यावसायिक विषाक्तता। मैं इस अनुभाग में खुले चूल्हे की दुकान के काम की बारीकियों, काम करने की स्थितियों और श्रमिकों की व्यावसायिक विकृति को जानता हूं। मैं अस्थायी विकलांगता के साथ रुग्णता का विश्लेषण करता हूं। मैं सबक्यूटेनियस, इंट्राडर्मल, इंट्रामस्क्युलर, इंट्रावेनस की तकनीक का मालिक हूंइंजेक्शन, मुझे पता है कि ड्रॉपर कैसे लगाना है। मैं सड़न रोकनेवाला लगाता हूंफिक्सिंग, स्थिर ड्रेसिंग,टायर. मेरे पास छोटे तकनीकी ऑपरेशनों का उत्पादन है, जैसे: कैथीटेराइजेशन, प्रोबिंग और गैस्ट्रिक लैवेज, एनीमा। मैं ग्रसनी, नाक से स्वाब ले सकता हूं, नाक से खून आना बंद कर सकता हूं, मैं सभी प्रकार के रूढ़िवादी जानता हूंकान, गले, नाक, आंखों के रोगों के लिए चिकित्सा देखभाल से तैरना दूर किया जा सकता है विदेशी संस्थाएंआँख। मैं मर्यादा के पालन हेतु उपाय करता हूँ। एपिड. स्वास्थ्य केंद्र में व्यवस्था. मैं शहद का प्रसंस्करण और स्टरलाइज़ेशन करता हूं। उपकरण, ड्रेसिंग, कीटाणुनाशक समाधान तैयार करना। मैं स्वास्थ्य केंद्र के फिजियोथेरेपी उपकरणों पर काम करने की तकनीक जानता हूं।
निवारक कार्य का एक मुख्य बिंदु महामारी विरोधी उपाय है। कार्य के इस दायरे में टेटनस, डिप्थीरिया और इन्फ्लूएंजा के खिलाफ निवारक टीकाकरण शामिल हैं।
ग्राफ्टिंग कार्य
|
टीकाकरण का नाम |
का विषय है |
निर्मित |
% पूर्णता 2001 |
% पूर्ण 2000 |
||
| 2001 | 2000 |
2001 |
2000 |
|||
|
पी.एस.एस. |
100% |
100% |
||||
|
टेटनस के खिलाफ |
100% |
100% |
||||
|
डिप्थीरिया के विरुद्ध |
100% |
100% |
||||
|
फ्लू के खिलाफ |
28,7% |
6,09% |
||||
कार्यशाला में टेटनस और डिप्थीरिया के खिलाफ श्रमिकों का 97.5% टीकाकरण किया गया। चोटों के लिए टेटनस और डिप्थीरिया के खिलाफ टीके दिए जाते हैं। यदि अंतिम पुन: टीकाकरण के बाद 5 वर्ष से अधिक समय बीत चुका है, तो हम 0.5 टेटनस टॉक्सॉइड करते हैं।
2001 में फ़्लू टीकाकरण ग्रिपपोल द्वारा बनाया गया था, जो एक प्रभावी फ़्लू-विरोधी एजेंट था और यह दुकान के कर्मचारियों के बीच लोकप्रिय था।
टीबी का काम
आधार प्राथमिक रोकथामफेफड़ों की बीमारियाँ इंजीनियरिंग और तकनीकी उपाय हैं जिनका उद्देश्य काम करने की स्थिति में सुधार करना, धूल के स्तर को कम करना है। धूल के विरुद्ध व्यक्तिगत श्वसन सुरक्षात्मक उपकरण - श्वासयंत्र का उपयोग करना अनिवार्य है।
में चिकित्सीय रोकथामफेफड़ों की बीमारियों में अग्रणी भूमिका प्रारंभिक और आवधिक फ्लोरोग्राफिक परीक्षाओं द्वारा निभाई जाती है, जो निवारक और चिकित्सीय उपायों की आवश्यकता वाले व्यक्तियों के चयन की अनुमति देती है।
दुकान में न्यूमोसिलिकोसिस से पीड़ित चार लोग काम करते हैं। वे सभी ऐसी नौकरियों में कार्यरत हैं जो धूल, विषाक्त, परेशान करने वाले और एलर्जी पैदा करने वाले पदार्थों के साथ-साथ प्रतिकूल मौसम संबंधी कारकों के संपर्क से जुड़ी नहीं हैं, साथ ही साल में 2 बार गतिशील चिकित्सा पर्यवेक्षण भी किया जाता है। इतिहास से, वे अपने पेशेवर मार्ग, बढ़ी हुई धूल की स्थिति में काम की अवधि, काम करने की स्थिति की स्वच्छता और स्वास्थ्यकर विशेषताओं (धूल की मात्रात्मक और गुणात्मक संरचना) का पता लगाते हैं। एसईएस कार्यस्थलों का प्रमाणीकरण अधिनियमों की तैयारी के साथ किया जाता है।
स्त्री रोग संबंधी परीक्षा
|
वर्ष |
एफ.जी. के अधीन |
देखा गया |
% कवरेज |
दिखाया गया |
डीएन अकाउंट पर लिया गया |
|
2001 |
100% |
||||
|
2002 |
100% |
कार्यशाला में 3 महिलाएं हैं, जो डीएन-पंजीकरण पर हैं। स्वास्थ्य केंद्र के पैरामेडिक्स कामकाजी स्थितियों और डिस्पेंसरी के मरीजों की एंटी-रिलैप्स उपचार और पुनर्वास के लिए स्त्री रोग विशेषज्ञ के पास उपस्थिति को नियंत्रित करते हैं।
स्वास्थ्य केंद्र का मुख्य कार्य व्यापक चिकित्सीय एवं निवारक उपाय करना है। इस प्रयोजन के लिए, रोगियों के औषधालय समूह, एनसीएच, जोखिम समूहों के साथ-साथ इन लेखांकन समूहों को बेहतर बनाने के उपायों का रिकॉर्ड रखा जाता है। ये सभी गतिविधियाँ दुकान के डॉक्टर के साथ संयुक्त रूप से की जाती हैं, जो महीने में 3 बार स्वास्थ्य केंद्र में निवारक नियुक्तियाँ करता है, और क्लिनिक में मुख्य नियुक्ति करता है। औषधालय के रोगियों को समय-समय पर एक जांच निर्धारित की जाती है, और फिर, इसके अनुसार, एंटी-रिलैप्स उपचार किया जाता है।
वर्ष में दो बार, स्वास्थ्य केंद्र एक दिवसीय औषधालय के कार्य का आयोजन करता है। उत्पादन स्थलों की निकटता ने इस प्रकार के स्वास्थ्य सुधार को श्रमिकों के बीच लोकप्रिय बना दिया है। दिन के औषधालय में, उच्च रक्तचाप वाले रोगियों को डीएन का निवारक उपचार दिया जाता है, पेप्टिक छाला, कोरोनरी धमनी रोग, साथ ही सीएचडी, बॉर्डरलाइन उच्च रक्तचाप वाला एक जोखिम समूह, जो कोरोनरी धमनी रोग, ब्रोंकाइटिस से खतरा है। हम सेनेटोरियम और औषधालयों में स्वास्थ्य सुधार को सक्रिय रूप से बढ़ावा देते हैं। सीएसडी के साथ पुनर्वास और निवारक उपाय मुख्य रूप से स्वास्थ्य केंद्र में किए जाते हैं। वसंत-शरद ऋतु की अवधि में, इस श्रेणी के श्रमिकों के लिए फिजियोथेरेपी प्रक्रियाएं निर्धारित की जाती हैं: यूवी विकिरण, सामान्य और लंबे समय तक, जड़ी-बूटियों के साथ साँस लेना, साथ ही विटामिन थेरेपी। कार्यकर्ता जो अक्सर देते हैं बीमारी के लिए अवकाशओस्टियोचोन्ड्रोसिस के साथ तीव्रता को रोकने के लिए मैकेनोमैसेज का कोर्स करें।
लेखांकन समूहों की वसूली
|
पुनर्प्राप्ति का प्रकार |
डीएन |
रोग जोखिम समूह |
पेशे से जोखिम समूह |
|
|
एसकेएल औषधालय दिन का औषधालय स्वास्थ्य केंद्र एफ.टी.एल. |
||||
चिकित्सा सहायक के निवारक कार्य में श्रमिकों की स्वच्छ शिक्षा पर कार्य एक महत्वपूर्ण भूमिका निभाता है। मैं शिफ्ट-मीटिंग बैठकों में भाग लेता हूं जहां मैं कार्यकर्ताओं के साथ प्रचार वार्ता करता हूं स्वस्थ जीवन शैलीजीवन, रोगों की रोकथाम, तीव्र और जीर्ण दोनों तरह की तीव्रता। मैं सामयिक विषयों पर व्याख्यान के साथ डॉक्टरों की शिफ्ट मीटिंगों का आयोजन करता हूं। स्वस्थ जीवन शैली को बढ़ावा देने में, श्रमिकों के साथ व्यक्तिगत बातचीत एक महत्वपूर्ण भूमिका निभाती है, जो तब आयोजित की जाती है जब कर्मचारी स्वास्थ्य केंद्र में आवेदन करते हैं, साथ ही जब मैं कार्य स्थलों का दौरा करता हूं।
बातचीत के साथ-साथ, मैं कार्यस्थलों पर पत्रक वितरित करता हूं, समय-समय पर स्वास्थ्य कोनों में पत्रक और ब्रोशर अपडेट करता हूं, साल में एक बार मैं स्वच्छता बुलेटिन जारी करता हूं। 2001 में, उन्होंने एक स्वास्थ्य बुलेटिन प्रकाशित किया। 2001 में, उन्होंने सैनिटरी बुलेटिन "ओस्टियोचोन्ड्रोसिस की रोकथाम" प्रकाशित किया। शिफ्ट-आने वाली बैठकों और कार्य क्षेत्रों का दौरा करते समय, त्वचा और पुष्ठीय रोगों को रोकने के लिए, मैं माइक्रोट्रामा का पुनर्वास करता हूं।
स्वच्छता रिपोर्ट. 2001 के लिए निकासी कार्य
|
№/№ |
बातचीत के विषय |
बातचीत की संख्या |
|||
| रिपोर्टिंग अवधि 2001 | पिछला वर्ष 2000 | ||||
|
सर्दी से बचाव हृदय रोगों की रोकथाम एड्स, नसों की रोकथाम. बीमारी शराब और नशीली दवाओं की लत की रोकथाम O.Zh.K.Z की रोकथाम। डिप्थीरिया, टेटनस की रोकथाम औषधालयों में पुनर्वास की समीचीनता पर चोट की रोकथाम पाचन तंत्र के रोगों की रोकथाम तपेदिक की रोकथाम सी/जीएन रोगों की रोकथाम टिक-जनित एन्सेफलाइटिस की रोकथाम स्वस्थ जीवन शैली के बारे में फ्लू से बचाव अति ताप की रोकथाम कुल |
52 |
120 सुनो 860 श्रोता |
45 |
136 सुनो 973 श्रोता |
|
2001 के दशक के अनुसार स्वास्थ्य का मार्ग
फ़ोल्डर - संग्रह
धूम्रपान पर "स्वास्थ्य का कोना और खिड़की"
ओजेएससी एमएमके में नागरिक सुरक्षा, आपातकालीन स्थितियों की रोकथाम और उन्मूलन के मुद्दों पर काम प्रमुख जी.ओ. द्वारा अनुमोदित मुख्य गतिविधियों की योजना के अनुसार सालाना किया जाता है। खुले चूल्हे की दुकान में एक सेनेटरी पोस्ट बनाई गई थी। सेनेटरी पोस्ट की तैयारी स्वास्थ्य केंद्र के पैरामेडिक्स द्वारा प्रतिवर्ष 15 घंटे के विशेष कार्यक्रम के अनुसार की जाती है, दस्तावेज रखे जाते हैं:
- युद्ध प्रशिक्षण की लॉगबुक;
- पाठ का प्रोटोकॉल;
- कार्य घंटों और गैर-कार्य घंटों के दौरान अधिसूचना योजना;
- सेनेटरी पोस्ट की डायरी, जो सेनेटरी पोस्ट द्वारा की गई शैक्षिक गतिविधियों को दर्शाती है;
- दृश्य प्रचार.
एक सैनिटरी पोस्ट का निर्माण और उसमें कर्मियों की नियुक्ति कार्यशाला के लिए आदेश द्वारा जारी की जाती है और एकल रिपोर्ट कार्ड के अनुसार सुसज्जित होती है। सं. पोस्ट ने 2001 में नागरिक सुरक्षा प्रतियोगिताओं में भाग लिया। चोट लगने, जलने, जहर देने, शीतदंश की स्थिति में स्व-सहायता और पारस्परिक सहायता का प्रावधान स्वच्छता पद के प्रशिक्षण कार्यक्रम में शामिल है।
कार्यशाला में काम करने की अनुमति देने से पहले, प्रत्येक नव नियुक्त कर्मचारी को औद्योगिक स्वच्छता और व्यक्तिगत स्वच्छता नियमों से परिचित होना चाहिए; चौग़ा और सुरक्षात्मक उपकरणों (हेलमेट, बालाक्लाव) की आवश्यकता के बारे में और, काम के प्रकार के आधार पर, व्यक्तिगत सुरक्षात्मक उपकरणों (चश्मा, ढांकता हुआ दस्ताने, ढांकता हुआ जूते, श्वासयंत्र, दस्ताने, सुरक्षा बेल्ट) का उपयोग स्वयं और पारस्परिक सहायता उपायों के साथ किया जाना चाहिए।
कार्यस्थल पर प्रारंभिक और बार-बार ब्रीफिंग आयोजित करना
स्वास्थ्य केंद्र पर आवेदन करते समय श्रमिकों की विकलांगता की जांच
| रिपोर्टिंग वर्ष 2001 | पिछले साल | रिपोर्टिंग वर्ष 2001 | पहले का
2000 |
||
|
क्लिनिक भेजा गया शिफ्ट ख़त्म होने से पहले रिहा कर दिया गया |
बी/एल प्राप्त हुआ बी/एल प्राप्त हुआ |
वर्ष 2001 पॉलीक्लिनिक में संदर्भित 96 में से 6 थेश्रमिकों में घुसपैठ करने वाले विदेशी निकायों का निदान किया गयाकोने के कॉर्निया में, जिसे विशेषज्ञों द्वारा बिना किसी जटिलता के हटा दिया गया, और श्रमिकों को बाद की देखभाल के लिए स्वास्थ्य केंद्र में भेजा गया।
2000 में 89 में से 89 को पॉलीक्लिनिक में भेजा गया2 श्रमिकों में घुसपैठ करने वाले विदेशी शरीर का निदान किया गया था।
के लिए एक सहायक चिकित्सक के कार्य का विश्लेषण पिछले सालपिछले वर्ष की तुलना में
|
नंबर पी/पी |
नाम |
रिपोर्टिंग वर्ष 2001 |
पिछले साल |
| स्वीकृत मरीज़ दुकान पर कॉल किया गया औद्योगिक चोटें आंख की चोट इंजेक्शन बनाया फिजियोथेरेपी प्रक्रियाएं के.एस.पी. को कॉल करना |
4252 2 1 141 585 181 1118 15 |
3818 3 1 138 684 226 949 15 |
खुले चूल्हे की दुकान के श्रमिकों के लिए चिकित्सा देखभाल का आयोजन करते हुए, मैंने अपना काम किया मुख्य लक्ष्यउनमें रुग्णता में कमी, उनके स्वास्थ्य में मजबूती और कार्यक्षमता में वृद्धि होगी।
मैं मेडिकल सम्मेलनों में भाग लेकर, मेडिकल प्रेस पढ़कर, विशेष साहित्य की समीक्षा करके अपने व्यावसायिक कौशल में सुधार करता हूं। मैं विशेषज्ञता में सर्वेक्षण में भाग लेता हूं और शेड्यूल के अनुसार प्रति तिमाही 1 बार काम के लिए तत्परता के लिए परीक्षण पास करता हूं।
भविष्य की योजनाएं
- "औद्योगिक श्रमिकों के स्वास्थ्य की सुरक्षा" चक्र पर उन्नत प्रशिक्षण पाठ्यक्रम पूरा करें। उद्यम"।
- स्वच्छता के कार्यान्वयन की निगरानी करें। श्रमिकों की कामकाजी परिस्थितियों में सुधार के लिए तकनीकी उपाय, अर्थात् भोजन कक्ष, शॉवर कक्ष, विश्राम कक्ष की मरम्मत।
- विषयों के निरंतर अद्यतनीकरण के साथ दुकान के कर्मचारियों की शिफ्ट-मीटिंग बैठकों के हॉल में "स्वास्थ्य की खिड़की" डिजाइन करना।
पैरामेडिक वेतन
खुली चूल्हा की दुकान ओरलोवा एन.ई.
एएनओ एमएससीएच ए.जी. और ओजेएससी एमएमके
समीक्षा
एएनओ एमएससीएच ए.जी. की ओपन-हर्थ शॉप के एस/प्वाइंट के पैरामेडिक के सत्यापन कार्य के लिए। और OAO MMK ओरलोवा एन.ई.
कार्य में स्वास्थ्य केंद्र के कार्य के सभी मुख्य भाग शामिल हैं। उत्पादन तकनीक का विवरण दिया गया है, जिसमें श्रमिकों के स्वास्थ्य को प्रभावित करने वाले मुख्य व्यवसायों और कारकों का संकेत दिया गया है।
समग्र रूप से स्वास्थ्य केंद्र के कार्य पर अनुभाग पर्याप्त मात्रा में दिए गए हैं विस्तृत विश्लेषणरुग्णता, आयु वर्ग, व्यवसायों और कार्य अनुभव को ध्यान में रखते हुए। विश्लेषण घटनाओं को कम करने, घटनाओं की वृद्धि में योगदान करने वाले कारकों को खत्म करने के उद्देश्य से उपायों को इंगित करता है। डीएन रोगियों के एक समूह, एक जोखिम समूह, के साथ काम करने पर प्रकाश डाला गया है। यह खंड पुनर्प्राप्ति की स्थिति को दर्शाता है और चिकित्सीय उपायदुकान के डॉक्टर के निकट संपर्क में किया गया।
स्वास्थ्य केंद्र के पैरामेडिक के निवारक कार्य, मनोरंजक और चिकित्सीय उपायों के कार्यान्वयन, श्रमिकों की स्वच्छ शिक्षा पर काम, साथ ही स्वच्छता और स्वच्छ उपायों का पूरा विवरण दिया गया है। प्रबुद्ध टीम वर्कदुकान के प्रशासन के साथ स्वास्थ्य केंद्र के सहायक चिकित्सक, दुकान के डॉक्टर।
कार्य पर्याप्त संख्या में तालिकाओं और उनके विश्लेषण के साथ दृश्यात्मक, जानकारीपूर्ण किया जाता है।
समीक्षा पुष्टि के लिए प्रमाणन समिति को प्रस्तुत की जाती है उच्चतम श्रेणीविशेषता: चिकित्सा व्यवसाय।
सिर स्वास्थ्य केंद्र
एएनओ एमएससीएच एजी और ओएओ एमएमके रेटिविख जी.ए.
डिप्टी अध्याय डॉक्टर शेवेलिना वी.आई. के अनुसार
बाह्य रोगी आधार
© अन्य इलेक्ट्रॉनिक संसाधनों पर सामग्री का प्लेसमेंट केवल एक सक्रिय लिंक के साथ
अध्याय 1 एफएपी में एक पैरामेडिक के काम की मुख्य संरचना
फेल्डशर-प्रसूति स्टेशन (एफएपी) पर काम का संगठन
फेल्डशर-प्रसूति स्टेशन की विशेषताएं
फेल्डशर-प्रसूति स्टेशन ग्रामीण क्षेत्रों में एक बाह्य रोगी-पॉलीक्लिनिक संस्थान है। एफएपी की चिकित्सा और स्वच्छता गतिविधियों का प्रबंधन स्वास्थ्य अधिकारियों द्वारा किया जाता है। एफएपी चिकित्सा और निवारक, स्वच्छता और महामारी विज्ञान कार्य और आबादी की स्वच्छता और स्वच्छ शिक्षा प्रदान करता है; इसका अपना अनुमान है, एक गोल मुहर और उसके नाम का संकेत देने वाली एक मोहर; रुग्णता के विश्लेषण के लिए योजनाएँ, व्याख्यात्मक नोट के साथ एक रिपोर्ट तैयार करता है; लेखांकन रिकॉर्ड बनाए रखता है। एक चिकित्सा सहायक (पैरामेडिक-मिडवाइफ़) जिसके पास माध्यमिक शिक्षा पूरी हो चिकित्सीय शिक्षा. गाँव में स्थित फेल्डशर-प्रसूति बिंदु पर (जहाँ कोई फार्मेसी नहीं है), आबादी को तैयार दवाओं और रोगी देखभाल वस्तुओं की बिक्री के लिए एक फार्मेसी पॉइंट (या कियोस्क) का आयोजन किया जाता है।
एफएपी के प्रमुख की जिम्मेदारियां
एफएपी (पैरामेडिक) के प्रमुख की नौकरी की जिम्मेदारियां। एफएपी (पैरामेडिक) का प्रमुख साइट पर चिकित्सा और निवारक देखभाल के संगठन और योजना का नेतृत्व करता है; विभिन्न गंभीर बीमारियों और दुर्घटनाओं के लिए समय पर चिकित्सा (पूर्व-चिकित्सा) देखभाल के प्रावधान के लिए जिम्मेदार है।
पैरामेडिक को चाहिए:
1) सामूहिक दुर्घटनाओं, विषाक्तता के मामले में आपातकालीन देखभाल के संगठन की विशेषताओं को जानें रसायनऔर दवाइयाँ;
2) प्री-मेडिकल पुनर्जीवन की मूल बातें जानें; बंद दिल की मालिश और फेफड़ों के कृत्रिम वेंटिलेशन का उत्पादन करना;
3) घर पर रोगियों का बाह्य रोगी स्वागत और देखभाल करना;
4) निकटतम चिकित्सा संस्थान (केंद्रीय जिला अस्पताल) में परामर्श के लिए रोगियों को समय पर रेफर करें;
5) यदि आवश्यक हो, तो रोगी के साथ व्यक्तिगत रूप से जाएँ।
पैरामेडिक मुख्य चिकित्सक द्वारा अनुमोदित कार्यक्रम के अनुसार जिला डॉक्टरों और अन्य विशेषज्ञों द्वारा एफएपी में मरीजों के प्रवेश का आयोजन करता है। प्रवेश के दिन तक, पैरामेडिक मरीजों और प्राथमिक दस्तावेज तैयार करता है। डॉक्टर पैरामेडिक के साथ मिलकर मरीजों का स्वागत करता है। रोगियों के परामर्श में पैरामेडिक की व्यक्तिगत भागीदारी रोगियों के समय पर उपचार, उनके रोजगार और पैरामेडिक के उन्नत प्रशिक्षण में योगदान करती है।
पैरामेडिक अपने क्षेत्र की आबादी की चिकित्सा जांच में सक्रिय भाग लेता है, औषधालय अवलोकन के अधीन रोगियों के लिए मानचित्र तैयार करता है। एक डॉक्टर के मार्गदर्शन में एक पैरामेडिक समय-समय पर प्रतिकूल कामकाजी परिस्थितियों वाली आबादी की चिकित्सा परीक्षाओं का आयोजन करता है। तपेदिक, उच्च रक्तचाप, कोरोनरी हृदय रोग, गैस्ट्रिक अल्सर आदि के रोगी ग्रहणी, मधुमेह, मोतियाबिंद, थ्रोम्बोफ्लेबिटिस, तिरछा अंतःस्रावीशोथ, आदि। देशभक्ति युद्ध, चेरनोबिल परमाणु ऊर्जा संयंत्र में दुर्घटना के परिणामों के परिसमापक। एफएपी के काम के उचित संगठन के लिए, चालू वर्ष के लिए उपचार और निवारक उपायों की एक योजना तैयार की गई है। योजना विशेष रूप से नियोजित गतिविधियों, समय सीमा, जिम्मेदार निष्पादक को इंगित करती है। एक पूर्व-विकसित योजना को मुख्य चिकित्सक द्वारा अनुमोदित किया जाता है। सभी नियोजित गतिविधियाँ समयबद्ध तरीके से की जाती हैं।
पैरामेडिक नर्सरी, किंडरगार्टन, अनाथालयों, एफएपी के क्षेत्र में स्थित स्कूलों और उनके राज्यों में उपयुक्त माध्यमिक विद्यालय नहीं होने पर बच्चों के विकास और स्वास्थ्य पर चिकित्सा नियंत्रण रखता है। चिकित्साकर्मी; अनुमोदित योजना के अनुसार, स्वच्छता-विरोधी महामारी और स्वच्छता-शैक्षणिक कार्य करता है।
आपातकालीन देखभाल का संगठन
एफएपी में आपातकालीन देखभाल, पूर्व-चिकित्सा पुनर्जीवन प्रदान करने के लिए, अनुमोदित रिपोर्ट कार्ड के अनुसार, उपकरण, ड्रेसिंग और दवाओं का आवश्यक सेट होना चाहिए। आपातकालीन कक्ष में एक ढाल या एक सपाट कठोर सोफे वाला एक बिस्तर, एक स्ट्रेचर, स्थिरीकरण उपकरण, दवाओं के भंडारण के लिए एक कैबिनेट, एक मेज, एक स्टरलाइज़र, सीरिंज (2, 5, 10, 20 मिलीलीटर), रबर बैंड, एक टोनोमीटर, एक थर्मामीटर, विभिन्न आकारों की जांच और गैस्ट्रिक लैवेज के लिए एक फ़नल, एक स्टेथोस्कोप, बीकर, एक बाल्टी, एक बेसिन, रबर कैथेटर का एक सेट, ड्रेसिंग, श्वास और ऑक्सीजन उपकरण, है। क्यूबेशन किट, ऑक्सीजन सिलेंडर।
ग्रामीण आबादी के लिए चिकित्सा देखभाल का संगठन
ग्रामीण आबादी को प्रसूति एवं स्त्री रोग संबंधी सहायता
ग्रामीण आबादी के रहने और काम करने की स्थिति की विशेषताएं, बस्तियों के फैलाव में व्यक्त, कृषि उत्पादन के संगठन के रूपों में अंतर, कृषि कार्यों के प्रकार (कृषि, पशुपालन, मुर्गी पालन, आदि) की विविधता, इन कार्यों का बड़ा मोर्चा, उनकी मौसमीता, प्रसूति और स्त्री रोग सहित ग्रामीण क्षेत्र में सभी चिकित्सा देखभाल के संगठन की विशेषताएं निर्धारित करती हैं।
ग्रामीण आबादी को प्रसूति एवं स्त्री रोग संबंधी सहायता चिकित्सा और निवारक संस्थानों के एक परिसर द्वारा प्रदान की जाती है। ग्रामीण आबादी के सन्निकटन की डिग्री, चिकित्सा देखभाल की विशेषज्ञता और योग्यता, प्रसूति और स्त्री रोग संबंधी देखभाल प्रदान करने की प्रणाली में सामग्री और तकनीकी उपकरणों के स्तर के आधार पर, तीन चरणों को अलग करने की प्रथा है।
प्रसूति एवं स्त्री रोग संबंधी देखभाल के चरण
पहला चरण प्री-मेडिकल और प्राथमिक चिकित्सा सहायता का कार्यान्वयन है। यह मंच एक ग्रामीण चिकित्सा स्थल है। इसमें एक बाह्य रोगी क्लिनिक और एक अस्पताल, फेल्डशर-प्रसूति स्टेशन (एफएपी), प्रसूति अस्पताल के साथ एक ग्रामीण जिला अस्पताल शामिल है। प्रथम चरण का स्थान जिले की परिधि है।
दूसरा चरण योग्य चिकित्सा सहायता का कार्यान्वयन है। इसमें जिला (क्रमांकित) और केंद्रीय जिला अस्पताल शामिल हैं, जिसमें प्रसूति एवं स्त्री रोग विभाग और प्रसवपूर्व क्लीनिक शामिल हैं। दूसरे चरण का स्थान क्षेत्रीय केंद्र है।
तीसरा चरण ग्रामीण आबादी को उच्च योग्य (विशिष्ट) प्रसूति एवं स्त्री रोग संबंधी देखभाल प्रदान करना है। इसमें एक क्षेत्रीय (क्षेत्रीय, रिपब्लिकन) अस्पताल शामिल है, जिसमें प्रसूति एवं स्त्री रोग विभाग और एक प्रसवपूर्व क्लिनिक या एक स्वतंत्र प्रसूति अस्पताल शामिल है। प्रसवपूर्व क्लिनिक. तीसरे चरण का विस्थापन क्षेत्रीय (क्षेत्रीय, गणतांत्रिक) केंद्र है।
चिकित्सा प्रसूति एवं स्त्री रोग संबंधी देखभाल
एक ग्रामीण चिकित्सा जिले में चिकित्सा प्रसूति एवं स्त्री रोग संबंधी देखभाल एक सामान्य चिकित्सक द्वारा की जाती है - एक ग्रामीण जिला अस्पताल के मुख्य चिकित्सक (यदि जिला अस्पताल में दो डॉक्टर हैं, तो उनमें से एक)। उनके प्रत्यक्ष पर्यवेक्षण के तहत, जिला अस्पताल की दाई काम करती है, जो अस्पताल में डॉक्टर की मदद करती है (प्रसव के प्रबंधन में भाग लेती है) और आउट पेशेंट क्लिनिक में (गर्भवती महिलाओं, प्रसवपूर्व की निगरानी और स्त्री रोग संबंधी रोगियों के उपचार में भाग लेती है)। ग्रामीण जिला अस्पताल में प्रसूति बिस्तरों की संख्या आमतौर पर 3-5 से अधिक नहीं होती है। योग्य चिकित्सा देखभाल को ग्रामीण निवासियों के करीब लाने के लिए, ग्रामीण जिला अस्पतालों में प्रसूति बिस्तरों की संख्या में धीरे-धीरे कमी की जा रही है और जिला और केंद्रीय जिला अस्पतालों में बिस्तरों की संख्या में विस्तार किया जा रहा है। हालाँकि, कई क्षेत्रों में, जहां स्थानीय परिस्थितियों के कारण, क्षेत्रीय और केंद्रीय अस्पतालों में आबादी को प्रसूति एवं स्त्री रोग संबंधी देखभाल प्रदान करना संभव नहीं है, ग्रामीण जिला अस्पतालों को समेकित किया जा रहा है, और इसके अनुसार, प्रसूति बिस्तरों की संख्या को आठ तक बढ़ाया जा रहा है, और एक प्रसूति-स्त्री रोग विशेषज्ञ का पद प्रदान किया जा रहा है।
जिला अस्पताल में (स्टाफ में प्रसूति-स्त्रीरोग विशेषज्ञ विशेषज्ञ की अनुपस्थिति में), गर्भवती महिलाओं और गर्भावस्था और प्रसव के रोग संबंधी पाठ्यक्रम और बोझिल प्रसूति इतिहास वाली प्रसव पीड़ा वाली महिलाओं को अस्पताल में भर्ती नहीं किया जाना चाहिए।
जिले की परिधि पर एक चिकित्सा अस्पताल की उपस्थिति के बावजूद - एक ग्रामीण जिला अस्पताल, एक ग्रामीण चिकित्सा जिले में प्रसूति और स्त्री रोग संबंधी देखभाल का मुख्य हिस्सा प्राथमिक चिकित्सा को संदर्भित करता है, और यह फेल्डशर-प्रसूति स्टेशन और सामूहिक फार्म (अंतर-सामूहिक फार्म) प्रसूति अस्पताल की दाइयों द्वारा किया जाता है। इन संस्थानों का कार्य ग्रामीण जिला अस्पताल के मुख्य चिकित्सक की सीधी देखरेख में किया जाता है। यदि जिला अस्पताल के स्टाफ में कोई प्रसूति-स्त्री रोग विशेषज्ञ है, तो वह फेल्डशर-प्रसूति स्टेशन और सामूहिक फार्म प्रसूति अस्पताल में सभी चिकित्सा और सलाहकार सहायता प्रदान करता है।
एफएपी: कार्य की संरचना
चिकित्सा संस्थानों के नामकरण द्वारा फेल्डशर-प्रसूति स्टेशन (एफएपी) प्रदान किए जाते हैं। एफएपी का आयोजन 300 से 800 की आबादी वाले गांव में उन मामलों में किया जाता है, जहां 4-5 किमी के दायरे में कोई ग्रामीण जिला अस्पताल या बाह्य रोगी क्लिनिक नहीं है।
एफएपी का सारा काम एक पैरामेडिक, दाई, नर्स द्वारा प्रदान किया जाता है। मात्रा सेवा कार्मिकएफएपी की क्षमता और इसके द्वारा सेवा प्राप्त लोगों की संख्या द्वारा निर्धारित किया जाता है।
FAP में निम्नलिखित पद हैं:
1) पैरामेडिक - 900 से 1300 लोगों की आबादी के साथ 1 पद; 1300 से 1800 लोगों की आबादी के साथ 1 पद; 1800 से 2400 लोगों की आबादी के साथ 1.5 पद और 2400 से 3000 लोगों की आबादी के साथ 2 पद;
2) नर्स - 900 लोगों तक की आबादी के लिए 0.5 पद और 900 से अधिक लोगों की आबादी के लिए 1 पद।
स्थानीय परिस्थितियों के आधार पर, एफएपी केवल एक बाह्य रोगी क्लिनिक हो सकता है या इसमें डिलीवरी बेड हो सकते हैं। बाद के मामले में, एफएपी, बाह्य रोगी देखभाल के साथ-साथ, आंतरिक रोगी देखभाल भी प्रदान करता है।
इस तथ्य के कारण कि एफएपी पूरी ग्रामीण आबादी को चिकित्सा सहायता प्रदान करता है, न कि केवल महिलाओं को, जिस कमरे में यह स्थित है, उसमें दो हिस्से होने चाहिए: पैरामेडिकल और प्रसूति।
एफएपी का प्रसूति संबंधी भाग
एफएपी के प्रसूति भाग में परिसर का निम्नलिखित सेट होना चाहिए: प्रवेश कक्ष, प्रतीक्षा कक्ष और दाई का कार्यालय। प्रसूति बिस्तरों वाले एफएपी में, इन कमरों के अलावा, एक परीक्षा कक्ष, प्रसव और प्रसवोत्तर वार्ड भी होने चाहिए। एफएपी दाई बिंदु की सेवा के दायरे में ग्रामीण महिलाओं को प्रसूति और स्त्री रोग संबंधी देखभाल के आयोजन और प्रदान करने पर सभी काम करती है।
एक एफएपी दाई की जिम्मेदारियां
FAP दाई की जिम्मेदारियों में शामिल हैं:
1) सेवा क्षेत्र में सभी गर्भवती महिलाओं की यथाशीघ्र पहचान करना, उनका डिस्पेंसरी अवलोकन सुनिश्चित करना, जिसमें आवश्यक चिकित्सा और निवारक उपाय करना, गर्भवती महिलाओं, प्रसवपूर्व और 1 वर्ष से कम उम्र के बच्चों का संरक्षण शामिल है;
2) महिलाओं के बीच स्वच्छता-शैक्षणिक कार्य करना;
3) सामान्य प्रसव के दौरान चिकित्सा देखभाल का प्रावधान;
4) स्त्री रोग संबंधी रोगियों की पहचान करना, उन्हें डॉक्टर के पास भेजना और डॉक्टर द्वारा बताई गई चिकित्सा देखभाल प्रदान करना।
आबादी के लॉडवॉर्नी बाईपास
गर्भवती महिलाओं का शीघ्र पता लगाने में महत्वपूर्ण सहायता एफएपी की दाई द्वारा आबादी के घर-घर जाकर की जाती है। गर्भवती महिलाओं की निगरानी में, दाई आवश्यक शोध का पूरा कार्य करती है। इसलिए, एक गर्भवती दाई की पहली यात्रा में, वह एक विस्तृत इतिहास, सामान्य (आनुवंशिकता, पिछले रोग, आदि) और विशेष प्रसूति (मासिक धर्म, यौन, जनन, स्तनपान संबंधी कार्य, स्त्री रोग संबंधी रोग, आदि) एकत्र करती है।
इतिहास से, दाई पिछली गर्भधारण के पाठ्यक्रम की विशेषताओं, एक्सट्रैजेनिटल रोगों की उपस्थिति और महिला के स्वास्थ्य की स्थिति में अन्य विचलन का पता लगाती है जो गर्भावस्था और प्रसव के पाठ्यक्रम को प्रभावित कर सकती है।
गर्भवती महिलाओं की जांच
दाई प्रत्येक गर्भवती महिला की जांच आंतरिक अंगों की जांच से शुरू करती है: हृदय गतिविधि, रक्तचाप को मापना (दोनों भुजाओं पर), नाड़ी की जांच, प्रोटीन के लिए मूत्र (उबालकर)। दाई वर्तमान में ऊंचाई, शरीर के वजन (गतिशीलता में), एडिमा की उपस्थिति, रंजकता, स्तन ग्रंथियों और निपल्स की स्थिति और पेट प्रेस की स्थिति को मापने के आधार पर गर्भवती महिलाओं के स्वास्थ्य की स्थिति का अध्ययन कर रही है।
एक विशेष प्रसूति परीक्षा आयोजित करते हुए, दाई श्रोणि के बाहरी आयामों को मापती है, योनि परीक्षा के माध्यम से, गर्भावस्था की अवधि और श्रोणि के आंतरिक आयाम निर्धारित करती है। गर्भावस्था के दूसरे भाग में, यह गर्भ के ऊपर गर्भाशय कोष की ऊंचाई को मापता है, भ्रूण की स्थिति और प्रस्तुति निर्धारित करता है, उसके दिल की धड़कन सुनता है।
पर सामान्य विश्लेषणरक्त, समूह संबद्धता, आरएच कारक का निर्धारण, एंटीबॉडी टिटर, वासरमैन प्रतिक्रिया, मूत्रालय, गर्भवती महिला को निकटतम प्रयोगशाला में भेजा जाता है। यहां शुद्धता की डिग्री, गोनोकोकस के लिए मूत्रमार्ग, गर्भाशय ग्रीवा और योनि के स्राव, योनि स्राव की प्रतिक्रिया के लिए योनि वनस्पतियों का बैक्टीरियोलॉजिकल अध्ययन भी किया जाता है। गर्भवती महिलाओं में एक्स-रे जांच (अंगों की फ्लोरोस्कोपी)। छाती, भ्रूण, पेलविओग्राफी, आदि) सख्त संकेत होने पर ही किया जाता है।
गर्भवती महिलाओं की गहन जांच से विभिन्न रोग स्थितियों की पहचान करना संभव हो जाता है, जिसके आधार पर इन गर्भवती महिलाओं को उच्च जोखिम वाले समूहों में आवंटित किया जाता है और गर्भावस्था के दौरान उन पर निकटतम ध्यान देने की आवश्यकता होती है; प्रसव और प्रसवोत्तर अवधि में, हृदय संबंधी विकृति, प्रसवोत्तर और प्रसव के बाद की शुरुआती अवधि में रक्तस्राव, प्रसव के बाद सूजन और सेप्टिक जटिलताओं, एंडोक्रिनोपैथियों के लिए उच्च जोखिम वाले समूह हैं: मधुमेह, मोटापा, अधिवृक्क अपर्याप्तता और अन्य प्रकार की प्रसूति और दैहिक विकृति।
जोखिम वाली गर्भवती महिलाओं के सभी व्यक्तिगत कार्डों पर आमतौर पर उपयुक्त रंग का निशान लगाया जाता है, जो एक निश्चित रंग (लाल - रक्तस्राव, नीला - विषाक्तता, हरा - सेप्सिस, आदि) के साथ एक विशेष विकृति के जोखिम को दर्शाता है।
स्त्री रोग संबंधी रोगियों के अध्ययन की मात्रा
स्त्री रोग संबंधी रोगियों के अध्ययन के दायरे में सामान्य और विशेष स्त्री रोग संबंधी इतिहास का संग्रह भी शामिल है। महिलाओं के स्वास्थ्य की स्थिति का अध्ययन वर्तमान में गर्भवती महिलाओं की जांच के समान सामान्य नैदानिक परीक्षा के आधार पर किया जाता है। एक विशेष स्त्री रोग संबंधी परीक्षा में दो-हाथ और वाद्य (दर्पण में परीक्षा) परीक्षा शामिल होती है। संकेत के अनुसार, गोनोकोकस के लिए मूत्रमार्ग, गर्भाशय ग्रीवा और योनि के स्राव की बैक्टीरियोस्कोपिक जांच उत्तेजना विधियों का उपयोग करके की जाती है - बोर्डेट-जंगू प्रतिक्रिया; सेल एटिपिया के लिए योनि स्मीयर की जांच; कार्यात्मक निदान के परीक्षणों पर अनुसंधान।
यदि किसी महिला के लिए कोलेस्ट्रॉल, बिलीरुबिन, शर्करा, अवशिष्ट नाइट्रोजन के लिए जैव रासायनिक रक्त परीक्षण और एसीटोन, यूरोबिलिन, पित्त वर्णक के लिए मूत्र परीक्षण कराना आवश्यक हो, तो उसे निकटतम बहु-विषयक प्रयोगशाला में भेजा जाता है। वंशानुगत बीमारियों के इतिहास वाली महिलाएं और जोड़े या केंद्रीय विकृति वाले बच्चे तंत्रिका तंत्र, डाउंस रोग, दोष कार्डियो-वैस्कुलर सिस्टम केलिंग क्रोमैटिन के निर्धारण सहित जांच के लिए विशेष चिकित्सा आनुवंशिक केंद्रों में भेजा जाता है। गर्भवती महिलाओं की निगरानी करते समय, एफएपी दाई उनमें से प्रत्येक को डॉक्टर को दिखाने के लिए बाध्य है। यदि किसी महिला की गर्भावस्था सामान्य रूप से आगे बढ़ रही है, तो डॉक्टर के साथ उसकी मुलाकात एफएपी की उसकी पहली निर्धारित यात्रा पर की जाती है। सभी गर्भवती महिलाएं जिनमें गर्भावस्था के सामान्य विकास में थोड़ा सा भी विचलन दिखे, उन्हें तुरंत डॉक्टर के पास भेजा जाना चाहिए।
एफएपी की प्रत्येक बाद की यात्रा पर, गर्भवती महिला की आवश्यक बार-बार जांच की जाती है। गर्भावस्था के दूसरे भाग में, आपको विशेष रूप से सावधानीपूर्वक निगरानी करने की आवश्यकता है संभव विकासदेर से विषाक्तता, जिसके लिए एडिमा की उपस्थिति, रक्तचाप की गतिशीलता और मूत्र में प्रोटीन की उपस्थिति पर ध्यान देना आवश्यक है। गर्भवती महिला के वजन की गतिशीलता की निगरानी करना बहुत महत्वपूर्ण है।
संरक्षण कार्य का संगठन
गर्भवती महिलाओं की निगरानी में दाई के काम का एक अनिवार्य हिस्सा बच्चे के जन्म के लिए उनकी मनोरोगनिवारक तैयारी पर कक्षाएं आयोजित करना होना चाहिए।
ग्रामीण इलाकों के साथ-साथ शहर में भी गर्भवती महिलाओं की निगरानी के आयोजन में संरक्षण कार्य बहुत जिम्मेदार है। गर्भवती और स्त्री रोग संबंधी रोगियों का संरक्षण सक्रिय औषधालय पद्धति का एक तत्व है। संरक्षण के लक्ष्य बहुत विविध हैं, इसलिए एक महिला की प्रत्येक संरक्षण यात्रा एक विशिष्ट लक्ष्य निर्धारित करती है। सबसे पहले, यह एक महिला के जीवन की स्थितियों से परिचित है। प्रत्येक परिवार के जीवन की विशेषताओं (आवास की स्थिति, पारिवारिक संरचना, भौतिक सुरक्षा का स्तर, संस्कृति की डिग्री, स्वास्थ्य साक्षरता सहित, आदि) को जानने के बाद, एक दाई के लिए जनसंख्या के स्वास्थ्य की निगरानी करना आसान होता है। संरक्षण का उद्देश्य एक गर्भवती महिला के स्वास्थ्य की स्थिति का पता लगाना है जो नियत समय पर नियुक्ति पर उपस्थित नहीं हुई थी। इस मामले में, गर्भवती महिला के साथ बातचीत में दाई महिला की सामान्य स्थिति का पता लगाती है, गहन जांच करती है, एडिमा की उपस्थिति पर ध्यान देती है और रक्तचाप को मापती है। गर्भावस्था की लंबी अवधि के लिए, यह पेट की परिधि और गर्भाशय के कोष की ऊंचाई को मापता है, भ्रूण की स्थिति निर्धारित करता है। यह सुनिश्चित करने के बाद कि गर्भावस्था के सामान्य विकास में कोई विचलन नहीं है, दाई महिला को अगली परीक्षा के लिए एक तारीख बताती है। यदि गर्भावस्था की जटिलताओं के थोड़े से भी लक्षण दिखाई देते हैं, तो दाई गर्भवती महिला को डॉक्टर के पास जाने के लिए आमंत्रित करती है या डॉक्टर को इसके बारे में सूचित करती है, जो यह निर्णय लेता है कि गर्भवती महिला का इलाज घर पर किया जा सकता है या नहीं या उसे अस्पताल में भर्ती करने की आवश्यकता है या नहीं। बाद के मामले में, दाई महिला को अस्पताल में भर्ती करने की समयबद्धता को नियंत्रित करती है और घर से छुट्टी मिलने के बाद भी सक्रिय निगरानी जारी रखती है। संरक्षण का कारण यह सुनिश्चित करने की इच्छा हो सकती है कि महिला डॉक्टर के नुस्खों का सही ढंग से पालन करती है, अतिरिक्त अध्ययन (प्रयोगशाला, रक्तचाप मापना, आदि) करने की आवश्यकता।
एफएपी दाई बच्चों की देखभाल करने के लिए बाध्य है, खासकर जीवन के पहले 3 वर्षों में। साथ ही, दाई (पैरामेडिक) एफएपी द्वारा जीवन के पहले वर्ष के बच्चों के अवलोकन की आवृत्ति का निरीक्षण करना आवश्यक है: जीवन का पहला महीना - केवल घर पर अवलोकन - 5 बार; जीवन का दूसरा महीना - घर पर अवलोकन - 3 बार; जीवन के 3-5 महीने - घर पर अवलोकन - महीने में 2 बार; जीवन के 6-12 महीने - घर पर अवलोकन - प्रति माह 1 बार। इसके अलावा, 1 वर्ष से कम उम्र के बच्चे की महीने में कम से कम एक बार बाल रोग विशेषज्ञ द्वारा एफएपी की जांच की जानी चाहिए।
इस प्रकार, दाई जीवन के पहले वर्ष के दौरान बच्चे को डॉक्टर द्वारा निवारक परीक्षाओं में 12 बार और घरेलू संरक्षण में 20 बार देखती है।
दाई का संरक्षण कार्य सख्ती से नियोजित होता है। योजना में कई दिनों तक गांव-गांव घूमने का प्रावधान है। एक विशेष नोटबुक में, संरक्षण कार्य रखा जाता है, महिलाओं और बच्चों की सभी यात्राओं को दर्ज किया जाता है। दाई उनके कार्यान्वयन के बाद के सत्यापन के लिए सभी सलाह और सिफारिशों को संरक्षण नर्स (संरक्षण शीट) के घर पर काम की नोटबुक में दर्ज करती है।
केंद्रीय जिला अस्पताल से मोबाइल ब्रिगेड
ग्रामीण क्षेत्रों की अधिकांश महिलाएं केंद्रीय जिला अस्पताल के प्रसूति विभाग में बच्चे को जन्म देती हैं। यदि आवश्यक हो, तो बड़े रिपब्लिकन, क्षेत्रीय, क्षेत्रीय प्रसूति अस्पतालों में ग्रामीण महिलाओं को स्थिर योग्य चिकित्सा देखभाल प्रदान की जाती है।
ग्रामीण महिलाओं के लिए चिकित्सा बाह्य रोगी देखभाल को करीब लाने के लिए, केंद्रीय जिला अस्पताल से मोबाइल टीमें बनाई जा रही हैं, जो अनुमोदित कार्यक्रम के अनुसार फेल्डशर-प्रसूति स्टेशनों पर आती हैं।
मोबाइल टीम में एक प्रसूति-स्त्री रोग विशेषज्ञ, एक बाल रोग विशेषज्ञ, एक चिकित्सक, एक दंत चिकित्सक, एक प्रयोगशाला सहायक, एक प्रसूति रोग विशेषज्ञ, एक बाल रोग विशेषज्ञ शामिल हैं। देखभाल करना. डॉक्टरों और पैरामेडिकल कर्मचारियों की विजिटिंग टीम की संरचना को फेल्डशर-प्रसूति केंद्रों के प्रमुखों के ध्यान में लाया जाता है।
निवारक आवधिक निरीक्षण करना
पैरामेडिक और दाई को अपनी साइट पर निवारक और आवधिक परीक्षाओं के अधीन महिलाओं की एक सूची रखनी आवश्यक है।
अनुकूल प्रसूति इतिहास वाली व्यावहारिक रूप से स्वस्थ महिलाएं, ब्रिगेड के दौरे के बीच की अवधि में गर्भावस्था का एक सामान्य कोर्स, एफएपी या जिला अस्पताल की दाई द्वारा देखा जाता है, और प्रसव के लिए निकटतम जिला या जिला अस्पताल में भेजा जाता है।
महिलाओं के एक समूह के साथ, जिन्हें गर्भधारण करने में मनाही है, एक प्रसूति-स्त्री रोग विशेषज्ञ और एक दाई गर्भावस्था के दौरान उनके स्वास्थ्य के लिए खतरों के बारे में बातचीत करते हैं, संभावित जटिलताएँगर्भावस्था और प्रसव, उन्हें गर्भ निरोधकों का उपयोग करना सिखाएं, अंतर्गर्भाशयी गर्भ निरोधकों की सिफारिश करें। फील्ड टीम के प्रसूति-स्त्री रोग विशेषज्ञ, बार-बार प्रस्थान पर, एफएपी की दाई द्वारा नियुक्तियों और सिफारिशों की पूर्ति की जांच करते हैं। गर्भवती महिलाओं का शीघ्र पता लगाने में महत्वपूर्ण सहायता एक दाई द्वारा आबादी के घर-घर जाकर किए गए दौरों से प्रदान की जाती है। सबसे से शुरू करके सभी गर्भवती महिलाओं की पहचान की गई प्रारंभिक तिथियाँगर्भावस्था (12 सप्ताह तक), और प्रसवोत्तर अवस्था नैदानिक परीक्षण के अधीन है।
गर्भावस्था के सामान्य पाठ्यक्रम में, एक स्वस्थ महिला को पहली यात्रा के 7-10 दिन बाद डॉक्टरों के सभी विश्लेषणों और निष्कर्षों के साथ परामर्श के लिए जाने की सलाह दी जाती है, और फिर गर्भावस्था के पहले भाग में महीने में एक बार, गर्भावस्था के 20 सप्ताह के बाद - महीने में 2 बार, 32 सप्ताह के बाद - महीने में 3-4 बार डॉक्टर से मिलने की सलाह दी जाती है। गर्भावस्था के दौरान एक महिला को लगभग 14-15 बार परामर्श के लिए जाना चाहिए। किसी महिला की बीमारी या गर्भावस्था के रोग संबंधी पाठ्यक्रम के मामले में जिसमें अस्पताल में भर्ती होने की आवश्यकता नहीं होती है, परीक्षाओं की आवृत्ति डॉक्टर द्वारा व्यक्तिगत आधार पर निर्धारित की जाती है। यह महत्वपूर्ण है कि गर्भवती महिलाएं प्रसवपूर्व अवकाश के दौरान सावधानीपूर्वक परामर्श में भाग लें।
चिकित्सा अस्पतालों में गर्भवती महिलाओं का अस्पताल में भर्ती होना
एफएपी दाई के काम में गर्भवती महिलाओं को समय पर चिकित्सा अस्पतालों में भर्ती कराना बहुत महत्वपूर्ण है प्रारंभिक संकेतगर्भावस्था के सामान्य पाठ्यक्रम से विचलन, साथ ही बोझिल प्रसूति इतिहास वाली महिलाएं। चिकित्सा अस्पतालों में प्रसवपूर्व अस्पताल में भर्ती गर्भवती महिलाओं के अधीन है संकीर्ण श्रोणि(19 सेमी से कम बाहरी संयुग्म के साथ), भ्रूण की गलत स्थिति और ब्रीच प्रस्तुति, मां और भ्रूण के रक्त की प्रतिरक्षाविज्ञानी असंगति (इतिहास सहित), एक्सट्रेजेनिटल रोग, जब खोलनाजननांग पथ से, एडिमा, मूत्र में प्रोटीन की उपस्थिति, रक्तचाप में वृद्धि, अत्यधिक वजन बढ़ना, एकाधिक गर्भधारण की स्थापना के साथ-साथ अन्य बीमारियाँ और जटिलताएँ जो एक महिला या बच्चे के स्वास्थ्य को खतरे में डालती हैं।
किसी गर्भवती महिला को प्रसूति अस्पताल में रेफर करते समय, परिवहन का सही तरीका (एम्बुलेंस, एयर एम्बुलेंस, पासिंग ट्रांसपोर्ट) चुनना बहुत महत्वपूर्ण है, साथ ही उस संस्थान के मुद्दे को सही ढंग से हल करना जिसमें इस गर्भवती महिला को अस्पताल में भर्ती किया जाना चाहिए। एक गर्भवती महिला के स्वास्थ्य की स्थिति का सही आकलन बहु-चरण अस्पताल में भर्ती होने से बचाएगा, और प्रसूति अस्पताल में रोगी की तुरंत पहचान करेगा, जहां उसे पूर्ण चिकित्सा देखभाल प्रदान करने के लिए सभी शर्तें हैं।
एफएपी पर प्रसव करानाफेल्डशर-प्रसूति स्टेशन पर, केवल सामान्य (सरल) प्रसव प्रदान किया जाता है। ऐसे मामलों में जहां प्रसव में कोई न कोई जटिलता उत्पन्न होती है (जिसकी हमेशा कल्पना नहीं की जा सकती), एफएपी दाई को तुरंत डॉक्टर को बुलाना चाहिए या (यदि संभव हो तो) प्रसव पीड़ा वाली महिला को मेडिकल अस्पताल ले जाना चाहिए। ऐसे में परिवहन के साधनों की समस्या का समाधान करना बेहद जरूरी है. यह याद रखना चाहिए कि अलग नाल, प्रीक्लेम्पसिया और एक्लम्पसिया वाली महिलाओं के साथ-साथ गर्भाशय के टूटने की आशंका वाली महिलाओं को परिवहन नहीं किया जा सकता है। यदि गर्भावस्था की कुछ जटिलताओं के कारण अलग नाल वाली महिला को स्थानांतरित करने की आवश्यकता होती है, तो एफएपी दाई को सबसे पहले नाल को मैन्युअल रूप से अलग करना होगा और, कम गर्भाशय के साथ, महिला को ले जाना होगा। यदि किसी महिला को इस हद तक आवश्यक सहायता प्रदान करना असंभव है कि वह परिवहन योग्य स्थिति में है, तो उसके लिए एक डॉक्टर को बुलाया जाना चाहिए और उसके साथ आगे की कार्य योजना की रूपरेखा तैयार की जानी चाहिए। एक गर्भवती महिला और बच्चे को जन्म देने वाली महिला को आपातकालीन प्राथमिक चिकित्सा प्रदान करते हुए, एफएपी दाई को निम्नलिखित प्रसूति संबंधी ऑपरेशन और लाभ करने का अधिकार है: गर्भाशय के ओएस और पूरे या सिर्फ निकले हुए पानी के पूर्ण उद्घाटन के साथ भ्रूण को एक पैर पर मोड़ना, श्रोणि के अंत से भ्रूण को निकालना, नाल को मैन्युअल रूप से अलग करना, गर्भाशय गुहा की मैन्युअल जांच, पेरिनेम की अखंडता की बहाली (पेरिनम या पेरिनेओटॉमी के टूटने के बाद)। प्रारंभिक प्रसवोत्तर अवधि में रक्तस्राव के मामले में, दाई को जन्म नहर के ऊतकों के टूटने से बचना चाहिए। बच्चे के जन्म के दौरान उत्पन्न होने वाली जटिलताओं के लिए दाई को तत्काल डॉक्टर को बुलाने के अलावा, स्पष्ट संगठनात्मक कार्यों की आवश्यकता होती है, जिस पर बच्चे के जन्म का परिणाम काफी हद तक निर्भर करता है। दाई को श्वासावरोध में पैदा हुए नवजात शिशुओं के पुनर्जीवन की प्राथमिक विधियों में पूरी तरह से पारंगत होना चाहिए।
एफएपी के लिए दस्तावेज़ बनाए रखना
एफएपी दाई के काम में सावधानीपूर्वक दस्तावेजीकरण करना बहुत महत्वपूर्ण है। एफएपी के लिए आवेदन करने वाली प्रत्येक गर्भवती महिला के लिए, एक "गर्भवती महिला का व्यक्तिगत कार्ड" भरा जाता है। यदि प्रसूति संबंधी जटिलताओं या एक्सट्रेजेनिटल रोगों का पता चलता है, तो इस कार्ड की एक प्रति भर दी जाती है, जिसे जिला प्रसूति-स्त्री रोग विशेषज्ञ को स्थानांतरित कर दिया जाता है।
व्यक्तिगत कार्डों को संग्रहीत करने के लिए कई विकल्प हैं। काम के लिए सबसे सुविधाजनक विकल्पों में से एक जिसे अनुशंसित किया जा सकता है वह इस प्रकार है: व्यक्तिगत कार्डों को संग्रहीत करने के लिए एक बॉक्स (बॉक्स की चौड़ाई और ऊंचाई कार्ड के आयामों के अनुरूप होनी चाहिए) को अनुप्रस्थ विभाजन द्वारा 33 कोशिकाओं में विभाजित किया गया है। प्रत्येक विभाजन को 1 से 31 तक की संख्या से चिह्नित किया गया है। ये संख्याएँ महीने के दिनों के अनुरूप हैं। किसी गर्भवती महिला को अगली मुलाकात के लिए नियुक्त करते समय, दाई उसके कार्ड को महीने के संबंधित दिन के साथ चिह्नित सेल में रखती है, यानी वह दिन जब उसे नियुक्ति के लिए आना होता है। काम शुरू करने से पहले, दाई प्रवेश के दिन के अनुरूप सेल से सभी व्यक्तिगत कार्ड निकालती है और उन्हें रिसेप्शन के लिए तैयार करती है: वे रिकॉर्ड की शुद्धता, नवीनतम परीक्षणों की उपलब्धता आदि की जांच करेंगे। गर्भवती महिला के रिसेप्शन को समाप्त करते हुए, उसे अगली उपस्थिति का दिन नियुक्त करती है और इस गर्भवती महिला के कार्ड को उस महीने के दिन के अनुरूप एक निशान के साथ सेल में रखती है जिसके लिए वह उपस्थित होने वाली है। अपॉइंटमेंट के अंत में, शेष कार्डों की संख्या से, उन गर्भवती महिलाओं का न्याय करना आसान है जो उनके द्वारा नियुक्त दिन पर अपॉइंटमेंट पर उपस्थित नहीं हुईं। दाई इन कार्डों को "संरक्षण" अंकित बॉक्स के 32वें सेल में रखती है। फिर दाई उन सभी महिलाओं के घर जाती है (संरक्षण देती है) जो रिसेप्शन पर नहीं आई थीं। जिन लोगों ने जन्म दिया है और प्रसवोत्तर अवधि के अंत तक डिस्पेंसरी अवलोकन के अधीन हैं, उनके सभी कार्ड 33वें सेल में "पुररेंडर्स" चिह्न के साथ रखे गए हैं।
इन दस्तावेजों के अलावा, FAP गर्भवती महिलाओं की रिकॉर्डिंग के लिए एक डायरी-नोटबुक (f-075 / y) और एक डायरी (f-039-1 / y) रखता है। जब एक गर्भवती महिला (गर्भावस्था के 28 सप्ताह के बाद) या प्रसूता को चिकित्सा प्रसूति अस्पताल भेजा जाता है, तो उसके हाथों में एक "एक्सचेंज कार्ड" दिया जाता है। यदि किसी गर्भवती महिला को 28 सप्ताह से पहले अस्पताल में भर्ती कराया जाता है, तो उसे चिकित्सा इतिहास का एक उद्धरण जारी किया जाता है। अस्पताल से छुट्टी मिलने पर, उसे उसी रूप में चिकित्सा इतिहास का एक उद्धरण मिलता है, जो उसे एफएपी दाई द्वारा सौंपा जाता है।
ग्रामीण महिलाओं की निवारक परीक्षाओं का आयोजन एवं संचालन
फेल्डशर-मिडवाइफ स्टेशन की दाई के काम में एक महत्वपूर्ण अनुभाग महिलाओं की निवारक परीक्षाओं का संगठन और संचालन है। वसंत क्षेत्र का काम शुरू होने से पहले पहचाने गए रोगियों का पुनर्वास पूरा करने के लिए शरद ऋतु-सर्दियों की अवधि में ग्रामीण महिलाओं की निवारक जांच करने की सलाह दी जाती है।
निवारक परीक्षाओं के आयोजन पर सभी कार्यों का नेतृत्व जिला प्रसूति-स्त्री रोग विशेषज्ञ और जिले की मुख्य दाई द्वारा किया जाता है। निरीक्षण करने की एक योजना प्रारंभिक रूप से तैयार की जाती है, जो उस स्थान को इंगित करती है जहां निरीक्षण किया जाएगा, प्रत्येक निपटान के लिए निरीक्षण की कैलेंडर तिथियां। निवारक परीक्षाएं FAP दाइयों द्वारा की जाती हैं जो उत्तीर्ण हो चुकी हैं विशेष प्रशिक्षणऔर निर्देश. एक सफल निवारक परीक्षा के लिए, दाई को सबसे पहले घर-घर घूमना चाहिए, जिसका कार्य महिलाओं को परीक्षा का उद्देश्य, इसके संचालन की विधि, परीक्षा का स्थान आदि समझाना है।
निवारक परीक्षाओं का उद्देश्य महिलाओं में जननांग अंगों के प्रीकैंसरस, नियोप्लास्टिक, सूजन और तथाकथित कार्यात्मक रोगों का शीघ्र पता लगाना और यदि आवश्यक हो तो उचित उपचार की नियुक्ति करना है। निवारक परीक्षाएं महिला आबादी के संगठित हिस्से के बीच व्यावसायिक खतरों की पहचान करना भी संभव बनाती हैं जो जननांग क्षेत्र के अंगों को प्रभावित करते हैं, और उन्हें खत्म करने के उपाय विकसित करना संभव बनाते हैं।
महिलाओं की प्रत्यक्ष जांच में लगातार दो प्रक्रियाएँ शामिल हैं:
1) बाहरी जननांग, योनि और गर्भाशय ग्रीवा के योनि भाग की जांच (दर्पण का उपयोग करके);
2) आंतरिक जननांग अंगों की स्थिति निर्धारित करने के लिए दो-हाथ वाली परीक्षाएं।
निवारक परीक्षाओं के दौरान, वस्तुनिष्ठ निदान विधियों का उपयोग किया जाता है: योनि स्राव की साइटोलॉजिकल परीक्षा, गर्भाशय ग्रीवा से "प्रिंट", कोल्पोस्कोपिक परीक्षा।
कार्यान्वयन हेतु प्रयोगशाला अनुसंधानसामग्री एक महिला के जननांग तंत्र के विभिन्न भागों से ली गई है:
1) नीसर के गोनोकोकी और वनस्पतियों की बैक्टीरियोलॉजिकल जांच के लिए मूत्रमार्ग और ग्रीवा नहर से स्वाब। मूत्रमार्ग से प्राप्त सामग्री को एक सर्कल के रूप में ग्लास स्लाइड पर और गर्भाशय ग्रीवा नहर से - अनुदैर्ध्य दिशा में एक स्ट्रोक के रूप में लागू किया जाता है;
2) दर्पण की शुरूआत के बाद योनि सामग्री की शुद्धता की डिग्री निर्धारित करने के लिए योनि के पीछे के फोर्निक्स से एक स्मीयर लिया जाता है;
3) दर्पण लगाने के बाद हार्मोनल साइटोडायग्नोसिस के लिए योनि की पार्श्व दीवार से एक स्मीयर भी लिया जाता है।
निवारक जांच करने वाली दाई में उत्पन्न होने वाली बीमारी की उपस्थिति का थोड़ा सा भी संदेह होने पर, एक महिला को तुरंत डॉक्टर के पास भेजा जाना चाहिए।
निवारक परीक्षाओं को करने में, सभी जांच की गई महिलाओं को सावधानीपूर्वक पंजीकृत करना और रिकॉर्ड करना बहुत महत्वपूर्ण है, जिसके लिए पता लगाने के लिए लक्षित चिकित्सा परीक्षा के अधीन व्यक्तियों की एक सूची संकलित की जाती है। सक्रिय डिस्पेंसरी अवलोकन के अधीन महिलाओं को पंजीकृत करने और रिकॉर्ड करने के लिए, उनके लिए डिस्पेंसरी अवलोकन नियंत्रण कार्ड तैयार किए जाते हैं।
ग्रामीण क्षेत्रों में प्री-मेडिकल प्रसूति एवं स्त्री रोग संबंधी देखभाल प्रदान करने वाली एक अन्य संस्था सामूहिक फार्म प्रसूति अस्पताल है। एक सामूहिक फार्म प्रसूति अस्पताल में, निम्नलिखित परिसर प्रदान किया जाना चाहिए: एक वेस्टिबुल, एक स्वागत कक्ष, एक प्रसव कक्ष (10-12 एम2), एक प्रसवोत्तर वार्ड (6 एम2 प्रति 1 माँ और बच्चे का बिस्तर), एक रसोईघर और एक शौचालय। प्रत्येक सामूहिक-कृषि प्रसूति अस्पताल में 2 से 5 बिस्तर (प्रति 1,000 जनसंख्या पर 1 बिस्तर की दर से) होते हैं।
सामूहिक फार्म प्रसूति अस्पताल ग्रामीण मेडिकल स्टेशन से 6-8 किमी की दूरी पर स्थित है जिससे यह जुड़ा हुआ है। अच्छी यातायात स्थितियों के तहत, इस दूरी को 10-15 किमी तक बढ़ाया जा सकता है। सामूहिक-कृषि प्रसूति अस्पतालों में एक दाई द्वारा सेवा प्रदान की जाती है, जिसके कर्तव्य एफएपी दाई के समान होते हैं। यदि एफएपी के पास एक गांव में एक सामूहिक-कृषि प्रसूति अस्पताल है और, इसके काम की मात्रा के संदर्भ में, एक स्वतंत्र कर्मचारी की आवश्यकता नहीं है, तो बाद का रखरखाव एफएपी की दाई को सौंपा गया है।
प्रसूति एवं स्त्री रोग सेवा के कार्य में श्रम सुरक्षा के मुद्देग्रामीण इलाकों में अपने सभी चरणों में प्रसूति एवं स्त्री रोग सेवा के काम में, कृषि श्रमिकों की श्रम सुरक्षा के मुद्दों पर बहुत अधिक स्थान रहता है। कृषि कार्य की अपनी विशेषताएं हैं, जिनमें से मुख्य हैं मौसमी, किसी भी मौसम की स्थिति में कम समय में विभिन्न उत्पादन कार्यों का प्रदर्शन आदि। इसके लिए किसी व्यक्ति से काफी प्रयास और तनाव की आवश्यकता होती है, जो अनिवार्य रूप से काम और आराम व्यवस्था के उल्लंघन की ओर ले जाती है। कृषि श्रमिकों को शोर, कंपन, धूल, कीटनाशकों (जहरीले रसायनों) और खनिज उर्वरकों के संपर्क जैसे उत्पादन कारकों के अतिरिक्त प्रतिकूल प्रभावों का अनुभव होता है। ग्रामीण निवासियों के श्रम की सुरक्षा के उद्देश्य से उपायों के कार्यान्वयन पर मुख्य कार्य स्वच्छताविदों द्वारा किया जाता है। लेकिन प्रसूति एवं स्त्री रोग सेवा को भी इस कार्य में भाग लेना चाहिए, क्योंकि प्रतिकूल उत्पादन कारक महिला शरीर के विशिष्ट कार्यों पर भी नकारात्मक प्रभाव डालते हैं।
अध्याय 9 बुनियादी उत्पादन बुनियादी ढांचा बुनियादी उत्पादन बुनियादी ढांचे में युद्ध के बाद के अमेरिकी निवेश की जांच में, उवे पार्पार्ट-हेन्के के नेतृत्व में एक समूह ने पाया कि अर्थव्यवस्था में सबसे मजबूत सहसंबंध किसके बीच हैं
पूर्ण पुस्तक से चिकित्सा संदर्भ पुस्तकनर्स लेखक व्याटकिना पी.अध्याय 1 स्वतंत्र कामएम्बुलेंस में पैरामेडिक्स और पैरामेडिकल टीम के हिस्से के रूप में एम्बुलेंस सेवा का संगठन एम्बुलेंस सेवा हमारे देश में स्वास्थ्य देखभाल प्रणाली की सबसे महत्वपूर्ण कड़ियों में से एक है। आयतन
ओन काउंटरइंटेलिजेंस पुस्तक से [प्रैक्टिकल गाइड] लेखक ज़ेमल्यानोव वालेरी मिखाइलोविचभाग II फेल्डशर-प्रसूति में एक पैरामेडिक के काम के बुनियादी सिद्धांत
महिला पुस्तक से। पुरुषों के लिए गाइड लेखक नोवोसेलोव ओलेग ओलेगोविचभाग III संचालन के बुनियादी सिद्धांत
प्रतिस्पर्धात्मकता प्रबंधन के मूल सिद्धांत पुस्तक से लेखक माज़िलकिना ऐलेना इवानोव्ना महिला पुस्तक से। पुरुषों के लिए पाठ्यपुस्तक. लेखक नोवोसेलोव ओलेग ओलेगोविच मिलियन डॉलर स्टोरी पुस्तक से मैककी रॉबर्ट द्वाराअध्याय 2. पदानुक्रमित संरचना
लेखक की किताब से1.5 आदिम जनजाति. कार्यात्मक संरचना। पदानुक्रम संरचना. अंतरलैंगिक संबंधों की संरचना यहां तक कि सबसे आदिम लोग भी प्राथमिक संस्कृति से भिन्न संस्कृति में रहते हैं, जो अस्थायी रूप से हमारी संस्कृति जितनी ही पुरानी है, और बाद की संस्कृति के अनुरूप भी है।
लेखक की किताब सेअध्याय 3. टिकटों के साथ युद्ध की संरचना और सेटिंग शायद, मानव जाति के अस्तित्व की पूरी अवधि के लिए, आज ही लेखक के लिए सबसे कठिन काम है। आज के कहानी-थके हुए दर्शकों की अतीत के दर्शकों से तुलना करें। साल में कितनी बार पढ़े - लिखे लोग
लेखक की किताब से लेखक की किताब सेअध्याय 5. संरचना और चरित्र कथानक या चरित्र? क्या अधिक महत्वपूर्ण है? यह विवाद कला जितना ही पुराना है। अरस्तू ने दोनों का मूल्यांकन करते हुए यह निष्कर्ष निकाला कि इतिहास सर्वोपरि है और चरित्र गौण है। उनकी बात का बहुत प्रभाव पड़ा
18 फ़रवरी 2013
मैं, ज़रीपोवा सेनेरा वागिटोव्ना, ने 2008 में जनरल मेडिसिन में डिग्री के साथ यालुतोरोव्स्क मेडिकल स्कूल से स्नातक की उपाधि प्राप्त की। चिकित्सा व्यवसाय की विशेषज्ञता में दिनांक 26.06.2008 प्रोटोकॉल संख्या 95 में एक प्रमाण पत्र प्रदान किया गया।
2008 से मैं एंड्रीव्स्की एफएपी में एक पैरामेडिक के रूप में काम कर रहा हूं, कार्य अनुभव 4.5 वर्ष है। 18 मार्च 2011 को, उन्हें FAP के प्रमुख के पद पर स्थानांतरित कर दिया गया, मैं अकेले काम करती हूं। मैं एंड्रीव्स्की गांव की पूरी आबादी की सेवा करता हूं, कुल संख्या:
0 से 90 वर्ष तक - 1424.
एक वर्ष से कम उम्र के बच्चे - 31.
सेवा क्षेत्र में एक सामान्य शिक्षा विद्यालय है, छात्रों की संख्या 212 लोग हैं, एक मनोरंजन केंद्र, एंड्रीव्स्की गांव का प्रशासन, बातिर खेल परिसर, एक रूसी डाकघर, 5 किराना स्टोर हैं।
मैं सीधे बोरोव्स्क अस्पताल की शाखा के प्रमुख, बोरोव्स्क अस्पताल की प्रमुख नर्स के अधीनस्थ हूं।
इमारत की विशेषताएं - मॉड्यूलर बिल्डिंग, केंद्रीकृत जल आपूर्ति, इलेक्ट्रिक हीटिंग, कृत्रिम और प्राकृतिक प्रकाश व्यवस्था, आपूर्ति और निकास वेंटिलेशन, रेडिएटर हीटिंग।
भवन का कुल क्षेत्रफल 150 वर्ग मीटर है।
मैं गंभीर बीमारियों और दुर्घटनाओं के लिए चिकित्सा और निवारक और स्वच्छता सहायता, पहली आपातकालीन चिकित्सा देखभाल प्रदान करता हूं। मैं सबसे आम बीमारियों के विशिष्ट मामलों का निदान करता हूं और उपचार निर्धारित करता हूं आधुनिक तरीकेरोगों का उपचार और रोकथाम, नुस्खे लिखें। मैं प्राथमिक चिकित्सा प्रदान करता हूँ। मैं स्थानीय डॉक्टरों की नियुक्तियाँ करता हूँ। मैं परीक्षा कक्ष में पुरुषों और महिलाओं की दैनिक जांच करता हूं। मैं वर्तमान स्वच्छता पर्यवेक्षण करता हूं, महामारी-विरोधी उपायों को व्यवस्थित और कार्यान्वित करता हूं। मैं आबादी के विभिन्न समूहों (बच्चों, किशोरों, गर्भवती महिलाओं, युद्ध में भाग लेने वाले और विकलांग, जिन रोगियों का इलाज हुआ है) के औषधालय अवलोकन का आयोजन और संचालन करता हूं। तीव्र रोग; मरीजों को हो रही परेशानी पुराने रोगों). मैं बच्चों और वयस्कों के लिए निवारक टीकाकरण का आयोजन और संचालन करता हूँ। मैं अस्थायी विकलांगता की जांच करता हूं। मैं भंडारण, लेखांकन और राइट-ऑफ प्रदान करता हूं दवाइयाँरोगियों द्वारा दवाएँ लेने के नियमों का अनुपालन। मैं सभी विशेषज्ञों द्वारा स्कूली बच्चों की गहन जांच का आयोजन करता हूं, स्कूली बच्चों के लिए स्वास्थ्य पत्रक भरता हूं। मैं पूर्वयात्रा करता हूँ चिकित्सा जांचस्कूल ड्राइवर. मैं मेडिकल रिकॉर्ड और रिपोर्ट बनाए रखता हूं। मैं स्वास्थ्य संवर्धन और बीमारी की रोकथाम, स्वस्थ जीवन शैली को बढ़ावा देने पर रोगियों और उनके रिश्तेदारों के बीच स्वच्छता और शैक्षिक कार्य करता हूं।
एंड्रीव्स्की एफएपी के निम्नलिखित कार्यालय हैं:
वयस्क आबादी का स्वागत कार्यालय;
· बच्चों की आबादी के स्वागत का कार्यालय;
· उपचार कक्ष;
· टीकाकरण कक्ष;
नेपथ्य;
· अवलोकन कक्ष;
· बंध्याकरण कक्ष;
· फार्मेसी;
प्रत्येक कार्यालय आवश्यक फर्नीचर, सूची, चिकित्सा उपकरणों और उपकरणों से सुसज्जित है।
वयस्क स्वागत कार्यालय:
· सोफ़ा
मेडिकल फ़्लोर स्केल
· ऊंचाई मीटर
श्वास
· फाइलों के लिए रैक
· टोनोमीटर
· फ़ोनेंडोस्कोप
· ग्लूकोमीटर
· वेंटीलेटर
ईसीजी के पंजीकरण के लिए उपकरण
रंग
· थर्मामीटर
ज़ीरक्सा
· वयस्कों, बच्चों, गर्भवती महिलाओं के लिए आपातकालीन बैग।
· घर पर सामान्य प्रसव के लिए बैग-सेट।
· कीटाणुनाशक समाधान के साथ फोनेंडोस्कोप के प्रसंस्करण की क्षमता।
· स्पैटुला के प्रसंस्करण के लिए कीटाणुनाशक घोल वाला एक कंटेनर।
· थर्मामीटर के प्रसंस्करण के लिए कीटाणुनाशक घोल वाला कंटेनर।
· सतह के उपचार के लिए कीटाणुनाशक वाला कंटेनर।
· साफ़ कपड़ों के लिए कंटेनर.
FAP पर लेखांकन और रिपोर्टिंग दस्तावेज़ीकरण:
- एंड्रीव्स्की एफएपी का पासपोर्ट;
- एफएपी पर विनियमन;
- व्यायाम करने का लाइसेंस चिकित्सा गतिविधियाँ;
- व्यापक योजनाएक वर्ष के लिए एफएपी का कार्य, शाखा प्रमुख द्वारा अनुमोदित;
- शाखा के प्रमुख द्वारा अनुमोदित मासिक योजना का जर्नल;
- दैनिक कार्य योजना का जर्नल;
- फ्लोरोग्राफी, मैमोग्राफी, ओन्को स्क्रीनिंग, कार्डियो स्क्रीनिंग, माप की योजना बनाएं इंट्राऑक्यूलर दबाव, पुरुषों में पीएसए लेना, ऑन्कोसाइटोलॉजी के लिए अनिवार्य स्मीयर वाली महिलाओं के परीक्षा कक्ष में जांच, शाखा के प्रमुख द्वारा अनुमोदित।
- नियामक दस्तावेजों का फ़ोल्डर (SANpins);
- आउटगोइंग दस्तावेज़ फ़ोल्डर;
- आने वाले दस्तावेज़ फ़ोल्डर;
- विकलांगता प्रमाणपत्रों की प्राप्ति और जारी करने का जर्नल;
- जनसंख्या को आपातकालीन सहायता के पंजीकरण का जर्नल;
- वयस्कों और बच्चों के बाह्य रोगी प्रवेश के जर्नल;
- वयस्क और बाल आबादी की संपत्ति और संरक्षण के जर्नल;
- सामान्य सफाई का जर्नल;
- रोगाणुनाशक लैंप के संचालन के पंजीकरण का जर्नल;
- आपातकालीन टेटनस रोकथाम जर्नल;
- टिक काटने वाले रोगियों के पंजीकरण का जर्नल;
- रेफ्रिजरेटर के तापमान शासन के लिए लेखांकन का जर्नल;
- वयस्कों और बच्चों के लिए निवारक टीकाकरण के रजिस्टर और कार्ड फ़ाइल;
- वैक्सीन के लेखांकन और खपत का जर्नल;
- रोगियों, बच्चों और वयस्कों के पंजीकरण का जर्नल "डी";
- रोगियों का नियंत्रण कार्ड "डी";
- पारिवारिक पत्रिका
- टोनोमेट्री जर्नल;
- स्वास्थ्य शिक्षा कार्य जर्नल;
- एथिल अल्कोहल, दवाओं, सॉफ्ट ड्रेसिंग उपकरण के लेखांकन और खपत का जर्नल;
- पुरुषों और महिलाओं की दैनिक जांच का जर्नल;
- आगमन और प्रस्थान का जर्नल;
- ड्राइवरों के यात्रा-पूर्व निरीक्षण का लॉग;
- फार्मेसी दस्तावेज़ीकरण;
- फ़ोल्डर:
ओओआई के लिए कार्य योजना;
तपेदिक के लिए;
अपशिष्ट निपटान;
सुरक्षा के लिए;
चिकित्सा देखभाल के मानकों के अनुसार.
कार्यस्थल पर व्यक्तिगत सुरक्षा उपायों का पालन करने के लिए, मैं पूरी तरह से चौग़ा (वस्त्र, बदलने योग्य पतलून, बदलने योग्य जूते, टोपी, मुखौटा, दस्ताने, चश्मा) पहनकर काम करता हूं। प्रत्येक शासन कार्यालय रोकथाम के लिए प्राथमिक चिकित्सा किट से सुसज्जित है एचआईवी संक्रमणऔर आपातकालीन देखभाल के लिए किट। (एनाफिलेक्टिक शॉक, हाइपरथर्मिक सिंड्रोम, एमआई, अतालता, संवहनी अपर्याप्तता, पतन, रक्तस्राव, एक्लम्पसिया, प्रीक्लेम्पसिया, अस्थमा, धमनी उच्च रक्तचाप।)